L'arthrose est bien plus qu'une simple usure mécanique liée à l'âge. C'est une maladie qui s'installe progressivement, souvent sans symptômes visibles au début, puis qui impacte petit à petit votre capacité à vous mouvoir librement. En 2026, avec le vieillissement de la population mondiale et l'augmentation des modes de vie sédentaires, cette condition touche de plus en plus de personnes, indépendamment de leur âge.
La bonne nouvelle ? Contrairement aux idées reçues, l'arthrose n'est pas une fatalité inévitable. En comprenant les mécanismes qui la sous-tendent et en agissant sur les facteurs que vous pouvez modifier, vous disposez d'outils concrets pour ralentir sa progression ou même la prévenir. Cet article vous propose un parcours complet pour mieux connaître cette maladie articulaire et construire un véritable plan d'action adapté à votre situation.
| Aspect | Informations clés |
|---|---|
| Nombre de personnes touchées | Entre 9 et 10 millions en France ; 528 millions dans le monde en 2019 |
| Articulations les plus atteintes | Genou, hanche, main, colonne vertébrale |
| Profil des personnes atteintes | 73 % ont plus de 55 ans ; 60 % sont des femmes |
| Diagnostic en pratique | 95 % des cas confirmés par radiographie |
| Symptômes principaux | Douleur, raideur, limitation de mobilité, gonflements |
À retenir
L'arthrose résulte d'un déséquilibre entre la fabrication et la destruction du cartilage. Contrairement aux croyances, ce n'est pas une conséquence inévitable du vieillissement. Vous pouvez agir dès maintenant sur votre poids, votre activité physique, votre alimentation et vos postures au quotidien pour freiner son développement ou la prévenir.
Qu'est-ce que l'arthrose ? Définition et mécanisme de la maladie
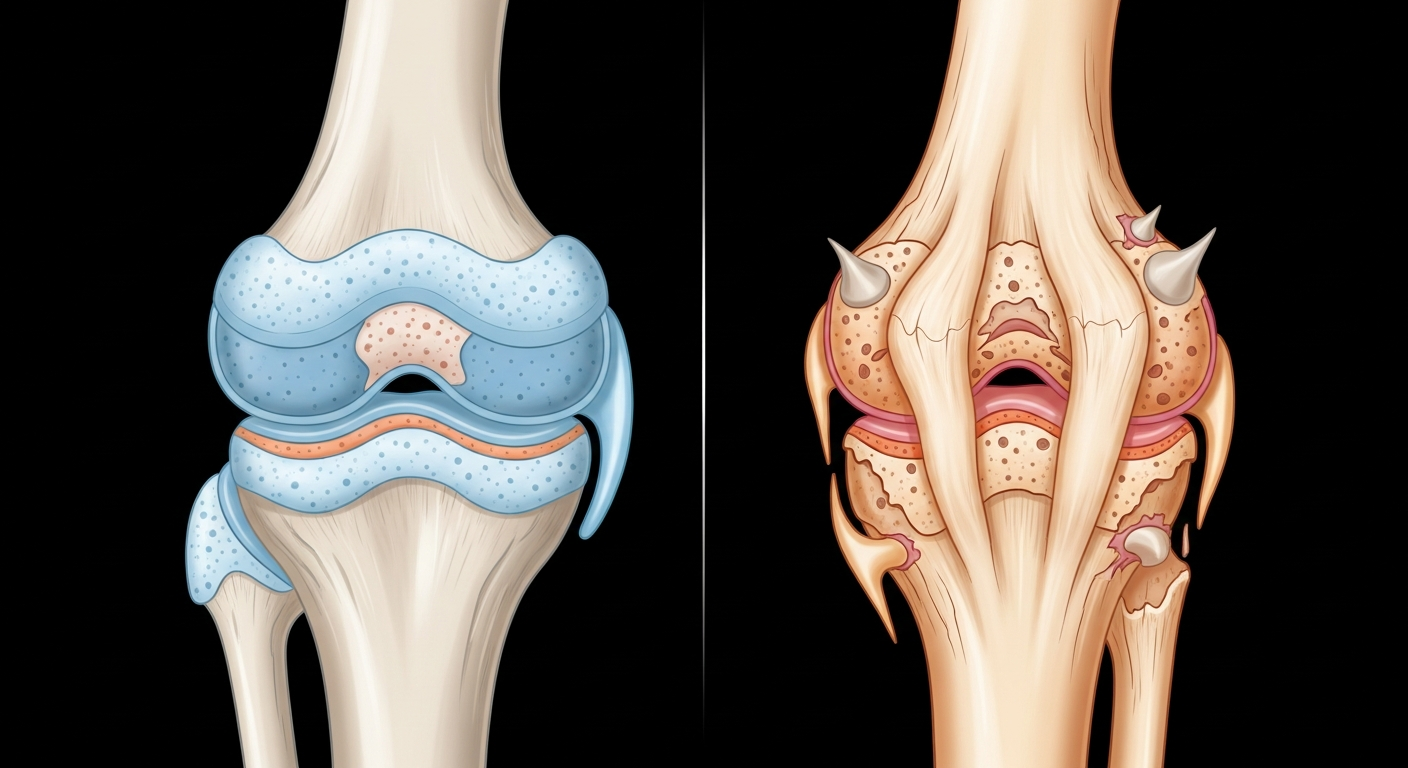
L'arthrose est une affection dégénérative qui affecte l'ensemble de l'articulation. Pour bien la comprendre, il faut d'abord savoir comment fonctionne une articulation saine.
Une articulation est une jointure mobile entre deux os (ou plusieurs). Ces os sont recouverts d'une fine couche de cartilage qui agit comme un coussin élastique : sa surface est lisse et bien lubrifiée, permettant aux os de glisser les uns sur les autres sans friction. Autour de cette articulation se trouve une membrane appelée membrane synoviale, qui produit un liquide lubrifiant. Des ligaments et des tendons maintiennent l'ensemble en place.
Dans l'arthrose, ce système bien huilé commence à dysfonctionner. Le cartilage perd progressivement son épaisseur, se fissure, puis s'use. Ce processus n'est pas juste une simple usure mécanique : c'est une véritable dégénérescence tissulaire où les cellules du cartilage (les chondrocytes) ne parviennent plus à maintenir l'équilibre entre la fabrication et la destruction de la matrice cartilagineuse.
Comment le cartilage se dégrade progressivement
La dégradation du cartilage s'installe graduellement, souvent sur plusieurs années. Au départ, le cartilage commence à perdre de l'eau et devient moins élastique. Des micro-fissures apparaissent, puis s'agrandissent. Avec le temps, le cartilage peut être tellement endommagé que les os finissent par se toucher directement, ce qui crée une friction osseuse et intensifie la douleur.
Plusieurs facteurs biologiques accélèrent ce processus. L'organisme produit des enzymes (des molécules qui dégradent les structures tissulaires) en trop grande quantité. Le stress oxydatif, lié à une accumulation de radicaux libres, endommage également les cellules du cartilage. Parallèlement, la production de nouvelles cellules cartilagineuses ne suffit plus à compenser la destruction. C'est ce déséquilibre fondamental qui caractérise l'arthrose.
Pourquoi tous les tissus de l'articulation sont impliqués
L'arthrose ne se limite pas au cartilage : c'est une maladie qui implique l'ensemble de l'articulation. Lorsque le cartilage se détériore, la membrane synoviale réagit en s'épaississant et en s'enflammant (on parle de synovite). Cette inflammation produit des substances chimiques qui amplifient la dégradation du cartilage : c'est un cercle vicieux.
L'os situé directement sous le cartilage (appelé os sous-chondral) se remodèle aussi. Il durcit par endroits et forme des petites excroissances osseuses appelées ostéophytes ou "becs de perroquet". Les tendons et les ligaments, qui maintiennent l'articulation, peuvent aussi être affectés et s'user prématurément. Au final, c'est toute l'architecture articulaire qui se transforme.
Quels sont les symptômes et comment les reconnaître ?
Les symptômes de l'arthrose varient d'une personne à l'autre et dépendent du stade de la maladie. Certains restent asymptomatiques pendant longtemps, tandis que d'autres ressentent rapidement des gênes fonctionnelles. Apprendre à reconnaître ces signaux vous permet d'agir précocement.
Douleurs et raideurs : les signes les plus courants
La douleur est le symptôme cardinal de l'arthrose. Généralement, c'est une douleur mécanique : elle augmente avec l'activité et diminue au repos. C'est un point important à retenir, car cela distingue l'arthrose d'autres maladies articulaires où la douleur persiste même au repos.
La raideur matinale ou après une longue période d'inactivité est également typique. Contrairement à ce qu'on observe dans les maladies inflammatoires comme la polyarthrite rhumatoïde, cette raideur disparaît généralement en moins de 30 minutes dès que vous commencez à bouger et à réchauffer l'articulation. Si vous avez cette sensation d'articulations "rouillées" le matin, surtout au niveau des doigts, des hanches ou des genoux, c'est un signal que votre arthrose progresse.
Perte de mobilité et gonflements articulaires
À mesure que l'arthrose avance, l'amplitude de mouvement diminue progressivement. Une hanche arthrosique rend difficiles les gestes quotidiens comme mettre ses chaussettes ou monter un escalier. Une arthrose du genou limite la flexion ou l'extension complète de la jambe. Les petites articulations des mains peuvent devenir moins flexibles, rendant certaines tâches de précision plus laborieuses.
Des gonflements peuvent survenir, en particulier lors de poussées inflammatoires. Le genou peut gonfler visiblement, ou les articulations des doigts présenter des nodosités (petites bosses osseuses). Parfois, du liquide s'accumule dans la cavité articulaire (épanchement articulaire), ce qui augmente le gonflement et la raideur. Vous pouvez aussi remarquer des déformations progressives, surtout aux mains.
Quand consulter un médecin
Vous devriez consulter un médecin si vous présentez une douleur articulaire persistant depuis plus de deux semaines, surtout si elle gène vos activités quotidiennes. C'est aussi le moment d'agir si vous constatez une raideur matinale régulière, un gonflement articulaire visible, ou une limitation progressive de vos mouvements.
Ne tardez pas non plus si vous sentez des craquements ou une instabilité articulaire, ou si la douleur s'accompagne de rougeur et de chaleur locale (signes d'une inflammation plus importante). Un diagnostic précoce vous permet de commencer rapidement un programme de prévention ou d'intervention adapté, avant que les dégâts articulaires ne s'aggravent.
Facteurs de risque : qui est concerné par l'arthrose ?
L'arthrose ne frappe pas au hasard. Plusieurs facteurs augmentent le risque de développer cette maladie. Certains sont impossibles à modifier (comme l'âge ou la génétique), mais beaucoup d'autres dépendent entièrement de vos choix et de votre mode de vie. C'est sur ces derniers que vous pouvez agir.
L'âge et le sexe : une évolution par étapes
L'âge est le facteur de risque le plus évident. L'arthrose commence souvent à la quarantaine ou la cinquantaine, et sa prévalence augmente régulièrement avec les années. À 80 ans, pratiquement tout le monde présente une forme d'arthrose, à des degrés variables. Environ 90 % des personnes de plus de 65 ans souffrent d'une arthrose plus ou moins avancée.
Le sexe joue aussi un rôle intéressant. Avant 50 ans, les hommes développent plus fréquemment une arthrose. Après 50 ans, cette situation s'inverse, notamment au niveau des mains, des pieds et des genoux : les femmes deviennent plus touchées. Les changements hormonaux liés à la ménopause influencent cette transition. L'arthrose cervicale (au niveau du cou) touche aussi davantage les femmes après 50 ans.
Surpoids, génétique et antécédents de lésions articulaires
Le surpoids est un facteur de risque majeur, surtout pour les articulations des jambes qui supportent votre poids : genoux et hanches. Chaque kilo supplémentaire augmente la charge mécanique sur ces articulations. Chez les jeunes en surpoids important, l'arthrose peut déjà apparaître bien avant 50 ans. Perdre du poids, même progressivement, réduit significativement ce risque et peut ralentir la progression de la maladie si elle a déjà commencé.
La génétique joue un rôle certain, notamment pour l'arthrose des doigts (qui tend à tourner dans les familles) et pour la prédisposition générale aux maladies articulaires. Si vos parents ou grands-parents ont eu une arthrose précoce, votre risque augmente. Cependant, la génétique n'est pas une sentence : elle crée une prédisposition, mais ne détermine pas votre destin.
Les antécédents de lésions articulaires (fractures, entorses répétées, déchirures de cartilage ou de ligaments) augmentent le risque d'arthrose secondaire sur cette articulation. Une ancienne fracture du genou ou une déchirure du ménisque peuvent accélérer l'apparition de l'arthrose des années plus tard. Si vous avez connu une blessure articulaire, la prévention devient encore plus importante.
Autres facteurs modifiables et non modifiables
Une inactivité prolongée fragilise les articulations. Les muscles qui entourent les articulations assurent leur stabilité et leur protection ; quand ces muscles s'affaiblissent par manque d'activité, l'articulation subit davantage de stress. À l'inverse, une activité physique régulière et adaptée renforce ces muscles protecteurs et ralentit la dégénérescence.
Les maladies métaboliques jouent un rôle indirect mais réel. Le diabète de type 2 et les troubles de l'inflammation chronique augmentent le risque d'arthrose. La qualité de votre alimentation influence votre niveau d'inflammation général : une alimentation pro-inflammatoire accélère la dégradation articulaire, tandis qu'une alimentation anti-inflammatoire la ralentit.
D'autres facteurs non modifiables incluent les déformations articulaires congénitales, certaines maladies inflammatoires préexistantes, et les troubles hormonaux. Les femmes qui ont eu plusieurs grossesses voient aussi leur risque augmenter légèrement, probablement en raison des changements posturaux répétés et du relâchement des ligaments lié aux hormones gravidiques.
Comment diagnostiquer l'arthrose ?
Le diagnostic de l'arthrose est généralement simple et peu coûteux. Il repose sur l'histoire clinique (vos symptômes et l'évolution), l'examen physique par le médecin, et l'imagerie médicale. Une détection précoce vous permet de mettre en place rapidement des mesures préventives efficaces.
Examen clinique et imagerie médicale
Lors de la consultation, le médecin vous pose des questions sur la localisation de la douleur, son caractère (mécanique ou inflammatoire), les gestes qui la provoquent, et son retentissement sur votre quotidien. Il examine ensuite l'articulation en cherchant une raideur, des gonflements, des déformations, et il teste votre amplitude de mouvement.
Pendant cet examen, le médecin vérifie aussi s'il existe des craquements ou des instabilités articulaires. Il palpe l'articulation pour évaluer la présence d'épanchements (accumulation de liquide) et il recherche une inflammation locale. Ces informations cliniques orientent déjà fortement vers un diagnostic d'arthrose, mais sont confirmées par l'imagerie.
Radiographie : l'outil de référence
La radiographie est l'examen de référence pour confirmer l'arthrose. Elle permet de visualiser plusieurs signes caractéristiques : le pincement de l'interligne articulaire (l'espace entre les os diminue), l'ostéo-condensation (l'os devient plus dense par endroits), les ostéophytes (petites excroissances osseuses) et les géodes (petites cavités dans l'os).
Dans environ 95 % des cas d'arthrose, une radiographie standard suffit au diagnostic. Cet examen est accessible, peu coûteux et largement disponible. Il permet aussi d'évaluer la sévérité de l'arthrose (légère, modérée, grave) et de la surveiller dans le temps en comparant des radiographies successives.
Autres examens complémentaires
L'échographie est plus sensible pour détecter certains détails, notamment les ostéophytes au niveau des doigts. Elle est aussi utile pour visualiser le cartilage et la membrane synoviale, et pour guider les injections intra-articulaires de médicaments si nécessaire.
L'IRM (imagerie par résonance magnétique) est plus rarement utilisée pour l'arthrose simple, car elle est plus coûteuse. Elle devient pertinente si le diagnostic reste incertain ou pour évaluer d'autres structures articulaires (ménisques, ligaments) en cas de symptômes complexes.
Les analyses sanguines ne diagnostiquent pas l'arthrose elle-même (contrairement à certaines maladies inflammatoires comme la polyarthrite rhumatoïde), mais elles aident à exclure d'autres pathologies. Si le diagnostic reste flou, une analyse du liquide articulaire prélevé par ponction peut confirmer l'absence d'inflammation infectieuse ou inflammatoire systémique.
Quels sont les traitements actuels de l'arthrose ?
En 2026, les options thérapeutiques pour l'arthrose reposent principalement sur le soulagement des symptômes et le ralentissement de la progression. Il n'existe pas encore de traitement capable de "régénérer" complètement le cartilage détruit, mais plusieurs approches combinées offrent de réels bénéfices fonctionnels et sur la qualité de vie.
Mesures physiques et activité adaptée
L'activité physique régulière est l'une des bases du traitement. Contrairement à ce qu'on croit souvent, bouger n'aggrave pas l'arthrose ; c'est l'immobilité qui la favorise. Les muscles qui entourent l'articulation agissent comme des "amortisseurs" : plus ils sont forts, mieux l'articulation est protégée.
Les exercices recommandés combinent renforcement musculaire (pour stabiliser l'articulation), souplesse (pour maintenir une bonne amplitude de mouvement) et activités aérobiques douces (marche, natation, vélo). La physiothérapie ou la kinésithérapie adapte ces exercices à votre situation spécifique et à l'articulation touchée. Même 30 minutes de marche quotidienne apportent des bénéfices significatifs.
D'autres mesures physiques incluent l'application de chaud ou de froid selon le moment (chaud pour la raideur matinale, froid pour les poussées inflammatoires), les massages doux, et l'utilisation de dispositifs de soutien comme les genouillères ou les attelles pour les mains. La perte de poids, si vous êtes en surpoids, réduit directement la charge mécanique sur les articulations des jambes.
Médicaments : antalgiques, AINS et solutions locales
Le paracétamol est souvent le premier choix pour la douleur légère à modérée. C'est un analgésique simple, bien toléré et sans risque pour l'estomac. Les doses restent modérées (jusqu'à 3 grammes par jour) pour éviter les effets secondaires hépatiques.
Les anti-inflammatoires non stéroïdiens (AINS) comme l'ibuprofène ou le naproxène soulagent davantage la douleur et réduisent l'inflammation locale. Ils sont efficaces pour les poussées inflammatoires, mais à utiliser avec prudence et la plus courte durée possible, car à long terme ils peuvent affecter l'estomac et les reins. Un inhibiteur de pompe à protons peut les accompagner pour protéger l'estomac si un traitement prolongé est nécessaire.
Les injections intra-articulaires d'acide hyaluronique (un composant naturel du cartilage) ou de dérivés de cortisone offrent un soulagement local prolongé, particulièrement utile pour les articulations du genou ou de la hanche. Elles réduisent la douleur et améliorent la mobilité pendant plusieurs semaines ou mois. La chondroïtine, prise par voie orale, est moins convaincante scientifiquement, bien que certaines personnes rapportent un bénéfice subjectif.
Les topiques (crèmes, gels) contenant des AINS ou d'autres principes actifs soulagent la douleur superficielle au niveau des petites articulations sans affecter l'organisme entier, ce qui en fait une option intéressante pour les arthrose des doigts ou des poignets.
Chirurgie et remplacement articulaire : quand l'envisager
La chirurgie devient une option quand la douleur est invalidante malgré les traitements médicaux et quand la limitation fonctionnelle affecte gravement la qualité de vie. Pour certaines articulations comme le genou ou la hanche, le remplacement articulaire (pose d'une prothèse) est une intervention établie et efficace, offrant un soulagement durable et une restauration fonctionnelle remarquable.
D'autres interventions conservatrices tentent de préserver l'articulation native : nettoyage articulaire, correction d'alignement, microfractures stimulant la régénération du cartilage. Ces techniques restent limitées mais peuvent retarder le besoin d'une prothèse chez les patients plus jeunes.
En 2026, des approches novatrices comme la thérapie cellulaire et les implants de cartilage bio-ingéniérisé sont en développement avancé. Elles visent à régénérer le cartilage plutôt que simplement le remplacer mécaniquement. Ces technologies promettent de changer le paysage thérapeutique dans les années qui viennent.
Comment prévenir l'arthrose ou ralentir sa progression ?
La prévention de l'arthrose repose sur des actions concrètes et durables que vous pouvez mettre en place dès maintenant, quel que soit votre âge ou vos antécédents. Ces mesures ne demandent pas de révolution, mais plutôt des ajustements progressifs du quotidien.
Maintenir un poids santé et protéger ses articulations
Si vous êtes en surpoids, c'est la première priorité. Chaque kilo perdu réduit la charge mécanique sur les articulations des jambes (genoux, hanches, chevilles). Une perte de 5 à 10 % du poids corporel suffit déjà à améliorer les symptômes et à ralentir la progression.
L'objectif n'est pas une perte rapide mais progressive : 1 à 2 kilos par mois reste un rythme sain et durable. Associez une activité physique régulière à une alimentation équilibrée riche en fruits, légumes, poisson et pauvre en produits ultra-transformés. Consultez un diététicien si vous avez besoin de conseils personnalisés.
Au-delà du poids, protéger ses articulations au quotidien compte. Évitez de porter régulièrement des charges trop lourdes, adoptez de bonnes postures au travail (écran à hauteur des yeux, dos soutenu), et ménagez vos articulations lors d'activités répétitives. Des gestes simples comme utiliser un chariot pour faire les courses plutôt que de porter des sacs lourds protègent vos articulations de microtraumatismes répétés.
Activité physique régulière et bonnes postures
Bouger régulièrement est l'une des meilleures prescriptions contre l'arthrose. L'inactivité affaiblit les muscles, rigidifie les articulations et favorise la prise de poids. À l'inverse, une activité physique régulière (au moins 150 minutes par semaine d'activité modérée) renforce les muscles protecteurs, entretient la mobilité et améliore l'équilibre.
La marche, la natation, le vélo (surtout sur un vélo d'appartement pour moins de choc) et la gym douce sont particulièrement indiquées. La musculation légère, sans charge excessive, stabilise l'articulation. Les activités à fort impact (course intense, sauts répétés) sont à adapter ou à éviter si vous avez déjà une arthrose établie.
Les bonnes postures au quotidien préviennent aussi les surcharges. Relevez-vous lentement en vous appuyant sur vos mains, montez les escaliers marche après marche sans sauter, et évitez de rester dans la même position trop longtemps. Au travail, faites des pauses régulières pour vous étirer, ajustez votre poste pour limiter la fatigue articulaire.
Alimentation et compléments : quel impact réel ?
L'alimentation influence votre niveau d'inflammation général. Une alimentation riche en acides gras oméga-3 (poissons gras, graines de lin, noix), en fruits et légumes colorés (riches en antioxydants) et pauvre en aliments ultra-transformés crée un terrain moins favorable à la dégénérescence articulaire.
Limitez les aliments pro-inflammatoires comme les sodas sucrés, les viandes rouges en excès, les aliments frits et les huiles raffinées. Privilégiez l'huile d'olive vierge extra, les légumineuses et les céréales complètes. Hydratez-vous bien tout au long de la journée : l'eau aide à la production du liquide synovial qui lubrifie les articulations.
Concernant les compléments : la glucosamine et la chondroïtine montrent des résultats mitigés scientifiquement, bien que certaines personnes rapportent un soulagement subjectif. L'acide hyaluronique oral manque de preuves solides. En revanche, les oméga-3 et la vitamine D (si vous avez un déficit) apportent des bénéfices démontrés pour la santé articulaire et générale. Consultez votre médecin avant de débuter tout complément, surtout si vous prenez d'autres médicaments.
Les avancées et perspectives futures contre l'arthrose
En 2026, la recherche sur l'arthrose progresse rapidement. Alors que les traitements actuels restent largement symptomatiques, de nouvelles approches visent à modifier le cours de la maladie et même à prévenir son apparition chez les personnes à risque.
Nouveaux traitements ciblés et thérapies cellulaires
Les biothérapies et les thérapies ciblées représentent l'une des frontières les plus prometteuses. Des molécules biologiques agissent directement sur les processus inflammatoires et dégénératifs dans l'articulation, en tentant non seulement de réduire la douleur mais de ralentir ou d'arrêter la progression du dommage cartilagineux. Plusieurs de ces traitements sont actuellement en phase d'essai clinique avancée.
Les thérapies cellulaires utilisent des cellules souches ou des cellules articulaires modifiées pour régénérer le cartilage endommagé. L'implantation de cartilage bio-ingéniérisé, cultivé à partir de cellules du patient ou de donneurs, représente un tournant majeur. Ces approches ne visent plus simplement à remplacer l'articulation comme une prothèse, mais à restaurer le vrai cartilage fonctionnel.
La thérapie par facteurs de croissance et par cytokines anti-inflammatoires s'améliore aussi. Des injections intra-articulaires de ces molécules biologiques peuvent freiner la destruction du cartilage et favoriser sa réparation naturelle.
Vers une arthrose préventive ?
Une perspective encore plus ambitieuse émerge : prévenir l'arthrose chez les personnes à risque élevé avant qu'elle ne se déclare cliniquement. Cela repose sur l'identification précoce des biomarqueurs (molécules qui indiquent un dysfonctionnement articulaire naissant) et l'intervention rapide avec des traitements modificateurs.
L'imagerie avancée et l'intelligence artificielle permettent de détecter les premiers signes microscopiques de dégénérescence du cartilage, bien avant qu'ils ne causent des symptômes. Chez les patients à risque (obésité, antécédents familiaux, ancienne blessure articulaire), un traitement précoce pour modifier le cours de la maladie pourrait prévenir ou retarder drastiquement l'apparition de l'arthrose symptomatique.
La médecine de précision ouvre aussi des portes : comprendre les profils génétiques et inflammatoires individuels permettra d'adapter les traitements à chaque personne, plutôt que d'appliquer une approche unique pour tous. En 2026, cet horizon se rapproche rapidement.
Conclusion
L'arthrose est une maladie progressive qui affecte de millions de personnes, mais elle n'est pas une fatalité. Comme vous l'avez découvert dans cet article, les mécanismes qui la sous-tendent sont maintenant bien compris, et de nombreuses stratégies pratiques et scientifiquement validées existent pour la prévenir ou ralentir sa progression.
Que vous soyez déjà atteint ou simplement en prévention, l'approche gagnante repose sur quatre piliers : maintenir un poids santé, rester actif avec une activité physique adaptée, nourrir son corps avec une alimentation anti-inflammatoire, et adopter de bonnes postures au quotidien. Ces actions ne demandent pas de révolution, mais de la constance et de petits ajustements progressifs du quotidien.
Si vous avez des symptômes articulaires, consultez rapidement : un diagnostic précoce vous permet de commencer un programme adapté avant que les dégâts ne s'aggravent. Enfin, gardez en tête que la recherche en 2026 progresse vers des traitements modificateurs et régénératifs véritables. L'avenir offre des perspectives encourageantes pour mieux traiter et prévenir cette maladie.