Vous pressez une clé dans la serrure et une douleur lancinante traverse la base de votre pouce. Vous posez votre téléphone sur la table, mais tenir l'appareil vous fait grimacer. Ces petits gestes du quotidien, autrefois invisibles, deviennent peu à peu source d'inconfort. Ce que vous ressentez s'appelle la rhizarthrose, et vous n'êtes pas seul : en 2026, cette arthrose du pouce affecte environ 15 à 25 % de la population générale, notamment après 50 ans.
Contrairement à ce que beaucoup pensent, cette douleur à la base du pouce n'est pas une fatalité. Elle répond à des mécanismes bien compris, et surtout, elle peut être prise en charge de manière progressive et adaptée à votre situation. Cet article vous guide à travers les causes réelles de cette arthrose, comment la reconnaître, et surtout, quelles solutions concrètes existent pour retrouver l'usage confortable de vos mains.
| Aspect | Détails |
|---|---|
| Articulation atteinte | Trapézo-métacarpienne (base du pouce) |
| Population principalement touchée | Femmes de plus de 50 ans (8-25 % des cas) |
| Symptôme principal | Douleur mécanique à la base du pouce |
| Facteurs de risque | Âge, génétique, travail manuel, ménopause, traumatismes |
| Approches thérapeutiques | Orthèses, rééducation, infiltrations, chirurgie si nécessaire |
À retenir
La rhizarthrose n'est pas une maladie qui s'installe du jour au lendemain. Elle progresse graduellement, ce qui signifie que vous pouvez intervenir à plusieurs niveaux : en aménageant votre quotidien, en renforçant votre pouce, en immobilisant l'articulation lors des pics douloureux, ou en explorant des traitements médicaux adaptés. Le timing compte : plus tôt vous agissez, plus vous conserverez de mobilité et de confort.
Qu'est-ce que la rhizarthrose et pourquoi provoque-t-elle une douleur à la base du pouce ?
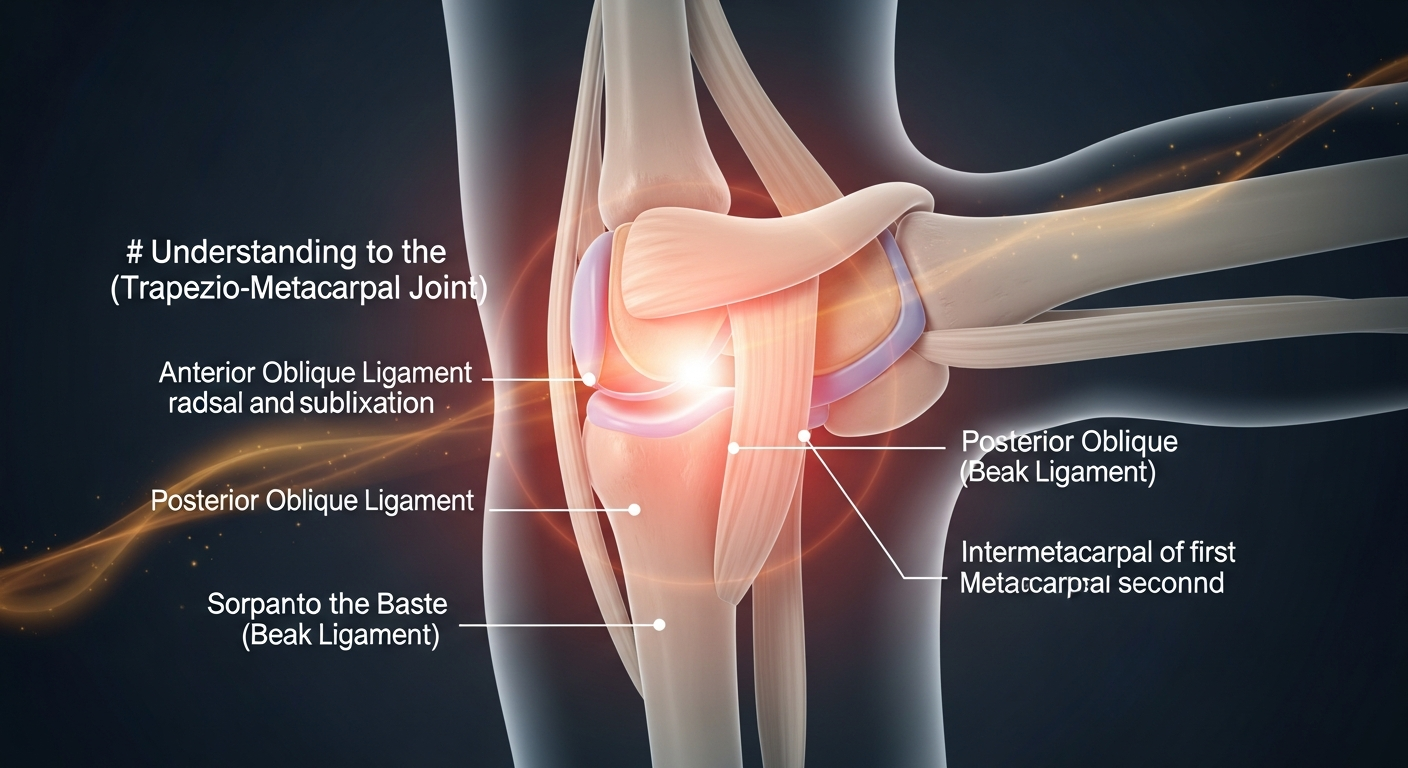
L'articulation trapézo-métacarpienne : anatomie et fonction
Votre pouce n'est pas un doigt comme les autres. Alors que vos quatre autres doigts fonctionnent principalement en flexion-extension, votre pouce possède une mobilité exceptionnelle : il peut se rapprocher de chaque doigt (opposition), s'écarter, tourner, et générer une force de serrage considérable. C'est l'articulation trapézo-métacarpienne qui rend cela possible.
Cette articulation relie deux os : le trapèze, un petit os du poignet, et le premier métacarpien, l'os qui forme la structure du pouce lui-même. Contrairement à la plupart des articulations de la main, elle offre une très grande amplitude de mouvement. Imaginez que cette articulation soit la "charnière universelle" de votre main : elle absorbe les chocs, permet la pince fine et la poigne forte, tout en restant stable.
Pour que tout cela fonctionne sans à-coups, l'articulation est couverte de cartilage. Ce cartilage joue le rôle d'un amortisseur, une surface lisse et élastique qui permet aux deux os de glisser l'un sur l'autre sans friction. Tant que ce cartilage reste intact et élastique, vous ne sentez rien. Vous serrez une main, vous tournez une clé, vous écrivez, tout naturellement.
Mécanisme de dégénérescence du cartilage
Avec le temps, cette surface lisse commence à s'altérer. Le cartilage perd progressivement son élasticité, puis se fragmente en petits bouts. Ce processus se déroule sur des années, rarement sur quelques mois. Les causes en sont multiples : l'usure naturelle liée à l'âge, les microtraumatismes répétés (travail manuel intensif), les variations hormonales qui fragilisent le cartilage, ou une prédisposition génétique héritée de vos parents.
Quand le cartilage devient rugueux ou s'amincit, les surfaces osseuses se rapprochent et frottent l'une contre l'autre. C'est ce frottement qui génère la douleur. En même temps, le corps réagit en formant de petites excroissances osseuses (les ostéophytes) pour tenter de stabiliser l'articulation. Voilà pourquoi vous pouvez parfois observer une légère déformation à la base de votre pouce : ce ne sont pas les os qui changent de forme, mais ces petits dépôts osseux qui s'ajoutent autour de l'articulation endommagée.
Une observation importante : cette dégénérescence n'est pas linéaire. Elle progresse par poussées. Vous pouvez connaître des semaines de calme relatif, puis des jours où la douleur s'intensifie. Cette variabilité dépend de votre activité, de votre stress, des changements de température, et même de votre sommeil. Comprendre ce rythme vous aide à anticiper les pics et à adapter votre prise en charge.
Comment reconnaître une douleur de rhizarthrose ?
Caractéristiques de la douleur et symptômes associés
La douleur de la rhizarthrose possède des signatures bien spécifiques qui la distinguent d'autres problèmes du pouce. Elle s'installe à la base du pouce, au niveau du poignet, souvent décrite comme une douleur mécanique : elle augmente quand vous utilisez votre pouce et diminue au repos. Contrairement à une douleur inflammatoire qui vous réveille la nuit ou vous gêne même sans bouger, celle-ci est activée par le mouvement.
Vous ressentez cette douleur surtout lors de gestes précis : tourner une clé dans une serrure, ouvrir un bocal, écrire pendant longtemps, prendre des petits objets entre le pouce et l'index, ou même tenir un téléphone. Certains patients décrivent une sensation d'instabilité du pouce, comme si l'articulation allait se "déboîter", bien que cela ne survienne pratiquement jamais. C'est une impression plutôt qu'une réalité, due à la perte de stabilité causée par l'usure du cartilage.
Vous pouvez aussi observer un léger gonflement ou une sensation de raideur le matin, qui s'améliore après quelques minutes de mobilisation. Par moments, notamment le soir après une journée d'activité, la douleur peut devenir plus prononcée ou même nocturne, surtout si vous avez beaucoup sollicité votre main.
Une perte de force accompagne souvent la douleur. Vous serrez moins fort, vous ne pouvez plus ouvrir certains bocaux, certaines portes deviennent plus difficiles à ouvrir. Cette faiblesse n'est pas liée à une perte musculaire : c'est l'articulation endommagée qui génère moins d'efficacité mécanique, et souvent, vous restreignez inconsciemment vos efforts pour éviter la douleur.
Quand la douleur impacte les gestes du quotidien
La question clé, en 2026, n'est pas "avez-vous une rhizarthrose ?", mais plutôt "cette douleur vous gêne-t-elle vraiment ?". Nombre de personnes présentent des signes d'arthrose visibles aux radiographies sans souffrir d'inconfort notable. D'autres, avec une arthrose modérée, ressentent une gêne majeure.
Vous savez que la situation devient problématique quand vous commencez à adapter votre quotidien : vous changez de main pour certaines tâches, vous demandez à quelqu'un d'autre d'ouvrir des bocaux, vous évitez d'écrire longtemps, vous diminuez votre activité créative (couture, tricot, jardinage). Ces petits ajustements, anodins en apparence, accumulent progressivement une frustration et une perte d'autonomie qui vous amène à consulter.
C'est le moment où vous avez réellement besoin d'agir. Non pas parce que l'arthrose est "grave" (elle ne l'est pas), mais parce que la douleur interfère avec votre vie. Et c'est exactement pour cette raison qu'il existe aujourd'hui plusieurs paliers de traitement, des plus simples aux plus invasifs, permettant de restaurer votre confort sans devoir immédiatement recourir à la chirurgie.
Quelles sont les causes et les facteurs de risque ?
Facteurs liés au genre, à l'âge et à la génétique
Si vous êtes une femme de plus de 50 ans, vous êtes statistiquement plus exposée à la rhizarthrose. Environ 15 à 25 % des femmes après la ménopause développent une arthrose à la base du pouce, contre seulement 2 à 5 % des hommes du même âge. Cette disparité n'est pas du hasard : elle reflète l'influence des hormones, en particulier l'œstrogène.
L'œstrogène participe au maintien de la qualité du cartilage et à la régulation de l'inflammation locale. Après la ménopause, quand les niveaux d'œstrogène chutent, le cartilage devient plus fragile. Si vous avez connu une période de traitement hormonal (THS) en 2026 ou les années précédentes, vous avez peut-être d'ailleurs noté que certains symptômes articulaires s'étaient apaisés temporairement. C'est une preuve directe de cette connexion hormonale.
L'âge joue un rôle inévitable. Vos articulations, comme tout dans votre corps, subissent une usure naturelle au fil des décennies. Mais cette usure n'est pas automatiquement accompagnée de douleur. Certaines personnes de 70 ans jouissent d'une belle mobilité, tandis que d'autres connaissent des limitations plus tôt. La génétique y contribue : si votre mère ou votre grand-mère a souffert de rhizarthrose, vos articulations héritent d'une plus grande prédisposition. Cela signifie que votre cartilage est peut-être structurellement plus fragile ou que votre corps réagit plus vite aux microtraumatismes.
Cette composante génétique ne doit pas vous décourager. Elle vous offre plutôt l'occasion de mettre en place une prévention plus active : protéger votre articulation dès maintenant évite que les dégâts ne s'accélèrent.
Influence du travail manuel et des traumatismes antérieurs
Votre profession et vos habitudes de vie influencent grandement le développement de la rhizarthrose. Si vous travaillez dans un secteur qui sollicite intensément votre pouce (coiffure, cuisine, montage de petites pièces, travail informatique très actif), vous accumulez progressivement des microtraumatismes. Chaque pince, chaque serrage, chaque torsion de clé crée de minuscules lésions du cartilage. Sur des années ou des décennies, ces impacts répétés accélèrent la dégénérescence.
Il est intéressant de noter que la rhizarthrose débute souvent sur la main dominante, celle que vous utilisez le plus. Vous pouvez donc observer une asymétrie : votre main droite (si vous êtes droitier) souffre davantage que la gauche. Avec le temps, l'autre main peut aussi être touchée.
Un traumatisme antérieur, même lointain, peut aussi déclencher ou accélérer l'arthrose. Une fracture du pouce mal consolidée, une entorse ancienne, une luxation : ces événements modifient l'alignement des surfaces articulaires. Les os ne s'emboîtent plus parfaitement, ce qui crée une distribution inégale des pressions. Pendant 20 ou 30 ans, cette malposition peut rester silencieuse, puis soudain, elle se traduit par une arthrose accélérée.
En 2026, si vous avez connu un accident impliquant le pouce, il vaut la peine de réviser votre prise en charge. Même si vous aviez guéri sans douleur apparente, la prévention devient d'autant plus importante.
Quel diagnostic pour confirmer la rhizarthrose ?
Examen clinique et tests de mobilité
Votre médecin ou chirurgien de la main commence par vous poser des questions simples : quand a débuté la douleur, à quel moment elle s'aggrave, quels gestes vous posent problème. Ensuite, il palpera l'articulation, cherchant une sensibilité à la base du pouce, un possible gonflement, une déformation. Ces informations lui donnent déjà une bonne intuition diagnostique.
Il procède ensuite à des tests spécifiques. Le test de Grind (ou "test de compression rotatoire") est classique : le praticien saisit votre pouce et le compresse doucement tout en le faisant tourner. Si ce mouvement reproduit votre douleur, c'est un signe en faveur de la rhizarthrose. Un autre test, appelé test du pincement radial, consiste à réaliser une pince entre le pouce et l'index : une douleur lors de cette pince conforte le diagnostic.
On évalue aussi votre amplitude de mouvement : pouvez-vous écarter le pouce, l'opposer aux autres doigts, le plier complètement ? Ces petits gestes montrent si l'arthrose a commencé à limiter la mobilité. En général, au stade initial de la rhizarthrose, la mobilité reste correcte, mais elle diminue progressivement.
Radiographies et imagerie médicale
Pour confirmer le diagnostic, on demande des radiographies de la main. Ces clichés montrent l'état du cartilage : vous verrez un amincissement de l'espace articulaire, l'apparition d'ostéophytes (petites excroissances osseuses), et parfois une dégénérescence plus ou moins avancée. Les radiographies ne montrent pas le cartilage lui-même (c'est une partie molle), mais son absence : quand le cartilage disparaît, les os se rapprochent, et c'est ce rapprochement que les radiographies révèlent.
En 2026, si votre situation est complexe ou si le diagnostic reste flou, on peut recourir à une IRM. Cet examen est plus détaillé et montre l'état réel du cartilage, les ligaments, et la présence d'inflammation. Cependant, une radiographie simple suffit généralement à confirmer une rhizarthrose.
Un point rassurant : même si les images radiographiques montrent une arthrose modérée ou avancée, cela ne signifie pas automatiquement que vous souffrez beaucoup ou que vous avez besoin d'une intervention rapide. Beaucoup de personnes présentent une arthrose de grade 3 ou 4 sur les radiographies, mais ne ressentent qu'une gêne mineure. La corrélation entre l'image et vos symptômes n'est jamais parfaite. C'est votre confort et votre fonctionnalité qui guident les décisions thérapeutiques, pas uniquement l'aspect des radiographies.
Quels traitements sans chirurgie pour soulager la douleur ?
Orthèses et immobilisation du pouce
L'orthèse est souvent votre premier allié dans la gestion de la rhizarthrose. Son principe est simple : en immobilisant ou en stabilisant l'articulation, vous diminuez le frottement des surfaces endommagées et vous réduisez la douleur. Il existe plusieurs types d'orthèses, adaptés à différentes situations.
L'orthèse de repos, souvent portée la nuit ou pendant les périodes calmes, immobilise le pouce complètement. Elle comprend le poignet, le pouce, et parfois l'avant-bras. Elle est généralement thermomoulable ou ajustée individuellement. En la portant pendant le repos, vous laissez l'articulation se détendre, et vous évitez les micromouvements nocturnes qui peuvent raviver la douleur. Beaucoup de patients rapportent qu'une orthèse de nuit réduit sensiblement leur inconfort matinal.
L'orthèse diurne (de jour) est moins restrictive. Elle offre un soutien sans immobiliser complètement. Elle permet une certaine mobilité tout en limitant les mouvements excessifs. Si vous travaillez et que vous avez besoin d'une certaine liberté de mouvement, cette orthèse est une bonne option. Vous la portez pendant vos heures actives et vous la retirez pour vous reposer.
Le choix entre ces options dépend de votre situation. Si votre douleur est sévère, commencez par l'orthèse de repos la nuit, puis ajoutez une orthèse de jour si nécessaire. Si vous n'avez qu'une gêne modérée, l'orthèse de jour peut suffire. En 2026, il existe des orthèses très fines et discrètes, ce qui facilite leur acceptation au quotidien.
Traitement médical : repos, anti-inflammatoires et infiltrations
Au-delà de l'orthèse, plusieurs approches médicales complètent votre prise en charge. Le repos relatif est fondamental : ce n'est pas de l'immobilité totale, mais plutôt une réduction volontaire des gestes agressifs. Vous ne cessez pas d'utiliser votre main, mais vous limitez les tâches qui reproduisent votre douleur. Cette stratégie donne du temps à l'articulation pour "se calmer" sans que l'inactivité ne vous rende maladroit.
Les anti-inflammatoires jouent un rôle classique. L'ibuprofène ou le naproxène, pris régulièrement pendant quelques semaines, réduisent l'inflammation locale et soulagement la douleur. Cependant, une utilisation prolongée de ces médicaments pose des risques digestifs et rénaux. Ils sont donc plutôt recommandés pour les poussées aiguës, en cures courtes. En parallèle, des crèmes anti-inflammatoires locales (diclofénac, indométhacine) peuvent être appliquées directement sur la zone douloureuse, avec moins d'effets secondaires systémiques.
Les infiltrations corticoïdes locales sont une étape intermédiaire très utile. Votre médecin ou radiologue injecte directement dans l'articulation une petite quantité de corticoïde dilué. Cette injection "calme" l'inflammation de manière ciblée. Elle réduit souvent la douleur pendant plusieurs semaines à plusieurs mois. Si vous n'avez pas répondu suffisamment aux orthèses et aux anti-inflammatoires, une infiltration vaut vraiment le coup : c'est un geste simple, rapide, et sans hospitalisation.
Vous pouvez généralement recevoir jusqu'à trois infiltrations par an, avec un intervalle de 3 mois minimum entre chacune. Ce rythme permet à votre articulation de bénéficier du soulagement sans que vous deveniez "dépendant" du traitement.
Injection intra-artérielle comme alternative mini-invasive
En 2026, une technique émergente offre une nouvelle perspective : l'injection intra-artérielle. Contrairement aux infiltrations simples, cette approche cible directement l'artère qui nourrit l'articulation. Le praticien, sous imagerie guidée, injecte un agent thérapeutique dans l'artère radiale qui alimente la zone, plutôt que dans l'articulation elle-même.
Cette technique répond à un objectif ambitieux : non pas simplement calmer la douleur de manière temporaire, mais réduire durablement la dégénérescence du cartilage et les symptômes associés. Les résultats observés jusqu'à présent sont prometteurs, avec un soulagement durable chez nombreux patients qui avaient épuisé les options classiques.
L'avantage principal est qu'il s'agit d'une approche mini-invasive : pas d'hospitalisation, pas de chirurgie, pas de rééducation lourde. Le déroulement est rapide : l'injection dure quelques minutes. Les risques sont minimes, comparable aux infiltrations traditionnelles. Si vous approchez d'une décision chirurgicale et que vous cherchez une alternative, cette technique peut vous offrir un délai précieux pour évaluer son impact sur votre confort.
Quand envisager la chirurgie et quelles options ?
Trapézectomie, prothèse et arthrodèse
Vous envisagez la chirurgie quand les traitements conservateurs (orthèses, infiltrations, traitement médical) n'apportent plus le soulagement souhaité et que la douleur entrave vraiment votre qualité de vie. En 2026, trois principales interventions chirurgicales existent pour traiter la rhizarthrose : la trapézectomie, la pose de prothèse, et l'arthrodèse.
La trapézectomie consiste à retirer l'os trapèze entièrement. Cela peut sembler radical, mais son principe est logique : en supprimant cet os, vous supprimez l'articulation endommagée elle-même, donc la douleur disparaît. L'espace laissé vacant est généralement comblé par un ligament repositionné ou par une interposition tendineuse, une technique où on glisse un tendon dans l'espace pour créer un "coussin" articulaire. Cette opération réduit légèrement la force de serrage, mais elle élimine efficacement la douleur chez 85 à 90 % des patients.
La prothèse trapézo-métacarpienne est une alternative pour les patients qui souhaitent préserver davantage de mobilité et de force. On remplace simplement le cartilage endommagé par une articulation artificielle (généralement en titane ou en polyéthylène). Cette approche offre un meilleur résultat fonctionnel initial, mais elle expose à un risque d'usure de la prothèse sur le long terme. En 2026, les prothèses récentes offrent une meilleure durabilité, mais elles restent un choix à discuter avec votre chirurgien en tenant compte de votre âge et de votre activité future.
L'arthrodèse (fusion de l'articulation) est moins courante. On "soude" les deux os ensemble, supprimant ainsi la mobilité mais aussi la douleur. Cette approche est réservée aux cas très avancés ou à certains patients où les autres options ont échoué. La perte de mobilité est permanente, mais la stabilité et l'absence de douleur sont généralement obtenues.
Résultats et récupération post-opératoire
La trapézectomie reste l'intervention la plus pratiquée. Vous êtes opéré en ambulatoire ou avec une courte hospitalisation, sous anesthésie locale ou générale légère. L'incision est petite, souvent moins de 4 cm. La douleur post-opératoire est généralement modérée et gérée par des antalgiques classiques.
La récupération prend environ 6 à 8 semaines. Pendant les deux premières semaines, votre main reste immobilisée pour permettre à la cicatrisation de débuter. Vous commencez ensuite une rééducation douce, avec des exercices de mobilité progressive. Entre 6 et 12 semaines, vous retrouvez progressivement votre force et votre mobilité. La douleur diminue significativement dès la 3e ou 4e semaine post-opératoire pour la plupart des patients.
Un point important : après une trapézectomie, il y a une légère perte de force de pincement (environ 10 à 15 %), mais cette différence passe inaperçue chez la majorité des gens dans leur quotidien. Vous conservez une très bonne fonctionnalité pour ouvrir des bocaux, tenir un stylo, ou faire de la couture.
Les prothèses offrent généralement une force préservée plus importante initialement, mais nécessitent une rééducation plus spécifique. La récupération est un peu plus longue : 10 à 12 semaines avant une reprise complète.
Avec la trapézectomie comme avec la prothèse, la satisfaction à long terme est élevée : 80 à 90 % des patients rapportent une amélioration majeure de leur confort et de leur fonctionnalité. Les complications graves sont rares. La complication la plus courante est une légère raideur résiduelle ou une douleur mineure persistante, observée dans 10 à 15 % des cas, mais ces symptômes restent généralement bien mieux tolérés que la douleur pré-opératoire.
Conclusion
La douleur à la base du pouce n'est pas une fatalité inévitable de l'âge. La rhizarthrose, bien que progressive, répond à plusieurs niveaux de prise en charge, et vous pouvez agir à votre rythme. Commencez par reconnaître les signaux : une douleur mécanique à la base du pouce, aggravée par certains gestes, améliorée par le repos. Consultez pour confirmer le diagnostic avec une radiographie simple. Ensuite, testez les approches les moins invasives : orthèses, repos relatif, anti-inflammatoires locaux, et si nécessaire, une infiltration corticoïde.
Si cette première vague de traitement n'apaise pas suffisamment votre douleur après quelques mois, ou si vous la trouvez trop gênante pour attendre, explorez les options intermédiaires comme l'injection intra-artérielle. Enfin, si votre qualité de vie en dépend réellement, la chirurgie offre des résultats durables et satisfaisants. En 2026, vous disposez de choix : cela signifie que vous pouvez adapter la prise en charge à vos priorités et à votre mode de vie. L'important n'est pas de vaincre l'arthrose (vous n'y parviendrez pas complètement), mais de retrouver un confort quotidien qui vous permette de vivre sans restriction.
Résumé des points clés
- La rhizarthrose est une arthrose de l'articulation trapézo-métacarpienne (base du pouce), liée à l'usure du cartilage sur plusieurs années.
- Elle touche surtout les femmes après 50 ans et peut être favorisée par la génétique, le travail manuel, et les variations hormonales.
- La douleur est mécanique (activée par le mouvement) et impacte les gestes de pince et de serrage.
- Le diagnostic repose sur l'examen clinique et les radiographies ; aucun examen n'est urgent.
- Les traitements conservateurs (orthèses, repos, infiltrations) soulagent efficacement la majorité des cas.
- La chirurgie (trapézectomie ou prothèse) est réservée aux cas où les traitements médicaux ne suffisent plus, avec d'excellents résultats de satisfaction.
- Progresser étape par étape, en adaptant votre prise en charge à votre niveau de gêne, est la meilleure approche.