Tendinopathie calcifiante du supra-épineux : diagnostic, symptômes et traitement
Vous ressentez une douleur lancinante à l'épaule, particulièrement la nuit, et vos mouvements du bras deviennent progressivement limités ? Vous n'êtes pas seul. La tendinopathie calcifiante du supra-épineux touche entre 10 et 20 % de la population générale en 2026, avec des symptômes qui peuvent varier d'une gêne légère à une invalidité temporaire très importante.
Ce que vous avez peut-être pris pour une simple tendinite peut en réalité être liée à des dépôts de calcium qui se forment à l'intérieur du tendon. La bonne nouvelle ? Cette condition évolue naturellement vers la guérison dans la plupart des cas. Comprendre comment se forment ces calcifications et comment les gérer vous permettra de reprendre confiance dans votre corps et de retrouver la liberté de mouvement.
| Aspect | Information clé |
|---|---|
| Fréquence | Présente chez 3 à 10 % des personnes sans symptômes |
| Population touchée | Principalement les femmes entre 25 et 50 ans |
| Localisation | Supra-épineux dans 80 à 90 % des cas |
| Évolution naturelle | Disparition spontanée après formation et résorption |
| Relation avec l'usure | Aucun lien avec l'âge, l'alimentation ou les traumatismes |
À retenir
La tendinopathie calcifiante du supra-épineux n'est pas une maladie dégénérative. Les dépôts de calcium se forment sans raison apparente, évoluent en trois phases distinctes, et disparaissent naturellement. La majorité des personnes qui en ont ne ressentent aucune douleur. Lorsque la douleur survient, elle signale souvent le début de la phase de résorption, c'est-à-dire la guérison en cours.
Qu'est-ce que la tendinopathie calcifiante du supra-épineux ?
Définition et localisation anatomique
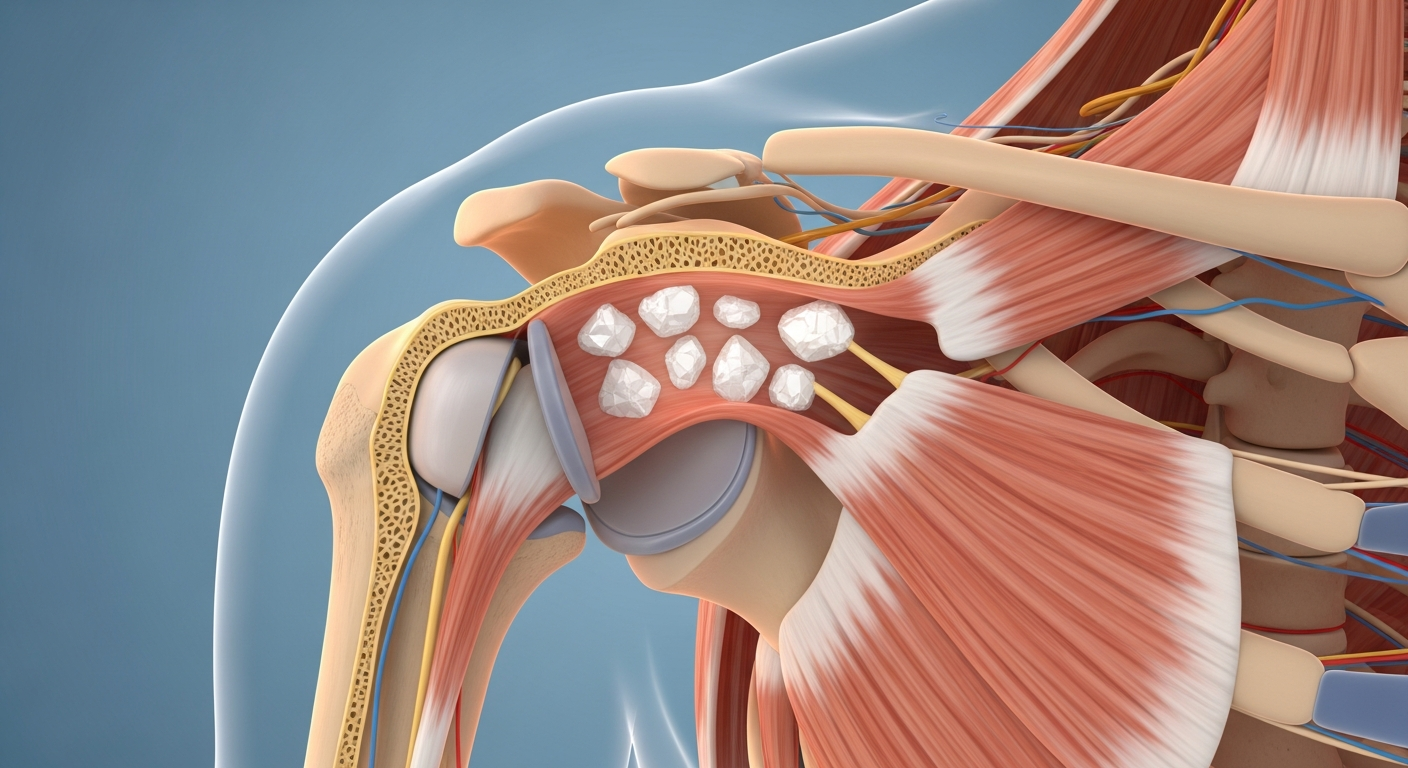
La tendinopathie calcifiante du supra-épineux correspond à la présence de dépôts de calcium, appelés cristaux d'hydroxyapatite, à l'intérieur du tendon du muscle supra-épineux. Ces cristaux forment de véritables micro-dépôts qui peuvent avoir l'apparence d'une poudre crayeuse, d'une pâte ou d'une masse plus dense selon leur composition.
Le supra-épineux est l'un des quatre muscles de la coiffe des rotateurs. Il est situé sur le dessus de l'omoplate et joue un rôle fondamental dans l'élévation du bras vers l'avant et vers le côté. Ce tendon passe sous une structure osseuse appelée acromion, un passage relativement étroit. Lorsqu'une calcification s'y développe, elle peut créer une gêne mécanique dans cet espace restreint, provoquant irritation et inflammation.
L'imagerie médicale en 2026 permet de classer ces calcifications en trois types distincts. Le type A présente une apparence dense et homogène avec un contour bien délimité. Le type B, également dense et homogène, se caractérise par plusieurs petits dépôts juxtaposés. Le type C, plus nuageux et irrégulier, correspond à une calcification moins bien définie et souvent en phase de résorption.
Pourquoi le supra-épineux est-il le plus touché ?
Le supra-épineux concentre à lui seul 80 à 90 % des tendinopathies calcifiantes de l'épaule. Plusieurs facteurs expliquent cette prédominance. D'abord, ce tendon subit des contraintes mécaniques permanentes lors de nos mouvements quotidiens. Chaque fois que vous levez votre bras, c'est le supra-épineux qui travaille en premier.
Ensuite, l'anatomie de cet espace joue un rôle. Le tendon du supra-épineux passe sous l'acromion, créant une zone de compression naturelle. Lorsqu'une calcification s'y développe, elle ne dispose que d'un espace limité. C'est comme si vous essayiez de glisser un crayon dans une boîte déjà serrée : la friction augmente, l'inflammation s'installe.
Enfin, la vascularisation du supra-épineux présente une zone dite critique, une région moins bien irriguée par les petits vaisseaux sanguins. Cette zone, appelée zone critique, est justement le endroit où se développent préférentiellement les calcifications. C'est un peu comme un quartier moins bien alimenté en eau, où certaines conditions peuvent plus facilement s'installer.
Quels sont les symptômes et comment les reconnaître ?
Douleurs chroniques et crises aigües
La douleur liée à la tendinopathie calcifiante du supra-épineux se manifeste rarement d'un jour à l'autre. Elle s'installe progressivement, souvent lors d'une augmentation de l'activité ou même sans raison apparente. Au début, vous remarquez une gêne légère lors de certains mouvements du bras, particulièrement quand vous le levez vers le côté ou vers l'avant.
Au fil des semaines ou des mois, cette douleur progresse et devient nocturne. Vous pouvez vous réveiller la nuit à cause d'une douleur sur l'épaule, particulièrement si vous vous couchez sur le côté concerné. Cette douleur nocturne est très caractéristique. Elle s'explique par la position de l'épaule pendant le sommeil, qui augmente la pression intra-tendineuse et accentue l'irritation du tendon.
Certaines personnes expérimentent ce qu'on appelle des crises hyper-algiques. Il s'agit de périodes d'environ 3 à 4 jours où la douleur devient soudainement insupportable et invalidante, empêchant pratiquement tout mouvement de l'épaule. Ces crises sont souvent nocturnes et peuvent perturber complètement le sommeil. Contrairement à ce qu'on pourrait croire, ces crises signent généralement le début de la guérison. Elles correspondent à la phase de résorption, c'est-à-dire au moment où la calcification s'ouvre et où les cristaux de calcium s'échappent dans la bourse sous-acromiale, provoquant une inflammation intense mais temporaire.
Perte de mobilité et gêne fonctionnelle
Au-delà de la douleur, la tendinopathie calcifiante du supra-épineux limite progressivement votre amplitude de mouvement. Vous constatez que lever votre bras devient plus difficile, que certains gestes du quotidien comme enfiler une veste, vous coiffer ou atteindre un objet en hauteur demandent plus d'effort et provoquent de l'inconfort.
Cette limitation n'est pas due à une rupture du tendon, mais à la douleur et à l'inflammation qui entraînent une sorte de protection réflexe. Votre corps limite volontairement les mouvements pour éviter la douleur. Avec le temps, cette limitation peut s'accentuer et créer une raideur secondaire, un peu comme une articulation immobilisée trop longtemps.
Certaines personnes décrivent une sensation d'épaule figée ou bloquée, particulièrement lors de phase aiguë. La gêne fonctionnelle peut aussi affecter votre activité professionnelle, votre pratique sportive ou vos loisirs. Travailler sur ordinateur, conduire, ou simplement porter votre enfant devient une source de tension supplémentaire.
Signes d'alerte nécessitant une consultation
Vous devriez consulter un professionnel de santé si vous présentez une douleur à l'épaule depuis plus de deux semaines, particulièrement si elle s'intensifie progressivement et perturbe votre sommeil. Une douleur nocturne chronique à l'épaule n'est jamais normale et mérite une évaluation.
Consultez aussi si vous constatez une perte d'amplitude progressive de mouvement, une douleur qui ne cède pas avec le repos ou qui s'aggrave, ou une sensation de blocage momentané de l'épaule. Si vous traversez une crise particulièrement douloureuse où l'épaule devient presque complètement immobile, une consultation rapide vous permettra de confirmer qu'il s'agit bien d'une phase d'évolution normale et non d'une complication.
Enfin, si vous avez une douleur à l'épaule accompagnée d'une faiblesse musculaire importante, de symptômes qui irradient dans le bras jusqu'à la main, ou de picotements persistants, consultez rapidement. Ces signes pourraient indiquer une autre condition nécessitant une prise en charge différente.
Comment diagnostiquer une calcification du supra-épineux ?
Imagerie médicale : radiographie, échographie et IRM
Le diagnostic de la tendinopathie calcifiante du supra-épineux commence par une conversation avec votre médecin. Il vous pose des questions sur le début de vos douleurs, sur les mouvements qui les provoquent, sur leur intensité et sur leur impact sur votre quotidien. Cet historique clinique est fondamental car les calcifications peuvent être présentes sans causer aucun symptôme.
La radiographie standard reste le premier examen d'imagerie. En 2026, les radiologues réalisent généralement quatre incidences différentes : une face en rotation neutre, une en rotation interne, une en rotation externe, et un profil. Ces différents angles permettent de visualiser la calcification et d'évaluer sa position exacte par rapport aux structures osseuses. La calcification apparaît comme une zone blanche, opaque à la radiographie.
L'échographie est devenue un outil très utile pour évaluer les tendinopathies calcifiantes. Elle offre une résolution excellente, permet de voir le tendon en détail et de repérer précisément la calcification. L'échographie dynamique, où le radiologue demande au patient de bouger l'épaule pendant l'examen, fournit des informations supplémentaires sur la mobilité du tendon et les zones douloureuses.
L'IRM, bien qu'elle soit moins spécifique que la radiographie pour visualiser les calcifications, offre une vision complète de toute l'articulation. Elle permet d'évaluer la qualité du tendon, de détecter une possible rupture associée (rare), et d'identifier d'autres sources de douleur. En cas de doute diagnostique ou pour une prise de décision chirurgicale, l'IRM apporte des informations précieuses.
Classification des calcifications (types A, B, C)
La classification des calcifications en types A, B et C n'est pas qu'une simple formalité radiologique. Elle donne des indices sur l'âge de la calcification et son stade d'évolution.
Le type A correspond à une calcification dense, homogène, avec un contour bien net et une forme unique. Cette apparence évoque une calcification stable, souvent ancienne, qui ne change pas rapidement. Les calcifications de type A provoquent moins souvent des symptômes aigus, bien qu'une gêne chronique reste possible.
Le type B présente les mêmes caractéristiques de densité et d'homogénéité, mais sous la forme de plusieurs petits dépôts juxtaposés plutôt qu'un seul bloc. Cette variante suggère une certaine hétérogénéité au sein de la lésion et peut correspondre à différents stades de formation ou de résorption.
Le type C, nuageux et inhomogène, correspond à une calcification en cours de transformation. Cette apparence floue reflète la phase de résorption active, où les cristaux de calcium se fragmentent et s'échappent. C'est justement à ce stade que les symptômes les plus aigus surviennent. Si votre calcification est classée en type C lors de l'imagerie, et que vous traversez une phase de douleur intense, il y a de bonnes chances que ce processus s'achève rapidement et que la guérison soit proche.
Quelles sont les causes et les phases d'évolution ?
Origines inconnues et facteurs de risque
L'une des caractéristiques déroutantes de la tendinopathie calcifiante est que personne ne comprend véritablement pourquoi elle se développe. En 2026, malgré les avancées en imagerie et en biologie, l'étiologie exacte reste un mystère médical. Ce que nous savons, c'est ce qu'elle n'est pas. Ce n'est pas lié à l'usure du tendon, ce n'est pas causé par votre alimentation, ce n'est pas la conséquence directe d'un traumatisme ou d'un accident.
Plusieurs théories coexistent. Certains chercheurs pensent que la calcification résulte d'un trouble du métabolisme du calcium au niveau tendineux, une sorte de dérégulation locale. D'autres évoquent un phénomène inflammatoire chronique de bas grade qui favoriserait la cristallisation. Une troisième hypothèse suggère une perturbation du processus de réparation des microlésions du tendon, conduisant à un dépôt anormal de minéraux.
Concernant les facteurs de risque établis, la tendinopathie calcifiante préfère les femmes, particulièrement entre 25 et 50 ans. Il n'existe pas de lien prouvé avec votre profession, votre niveau d'activité physique régulière ou votre hygiène de vie. Vous ne pouvez donc pas prévenir l'apparition d'une calcification en modifiant votre régime ou en augmentant votre activité. La génétique pourrait jouer un rôle, mais ce n'est pas systématique et les études manquent de clarté sur ce point.
Ce qui peut en revanche influencer votre expérience des symptômes, c'est votre tolérance à la douleur, votre niveau de stress, votre qualité de sommeil et votre capacité de récupération. Une personne stressée chroniquement ou mal reposée aura probablement une perception ampifiée de la douleur et une inflammation plus marquée.
Les trois phases : formation, stabilité et résorption
L'évolution naturelle de la calcification s'opère en trois phases distinctes que tout patient gagnerait à comprendre. Cette compréhension vous aide à accepter votre condition et à anticiper les changements.
La phase de formation correspond à l'apparition progressive du dépôt de calcium. Pendant cette phase, la calcification augmente en taille et en densité. Curieusement, cette phase passe souvent inaperçue. Vous pouvez avoir une calcification en pleine formation sans aucun symptôme. Le tendon s'adapte, les cristaux s'accumulent lentement, et votre corps n'envoie aucun signal d'alarme. C'est pourquoi beaucoup de gens découvrent une calcification par hasard sur une radiographie effectuée pour une autre raison.
La phase de stabilité est la période où la calcification a atteint sa taille maximale et reste stationnaire. Elle peut durer des mois ou des années. Pendant cette phase, certaines personnes restent complètement asymptomatiques. D'autres expérimentent une douleur chronique légère à modérée, liée à l'irritation mécanique du tendon par la présence de la calcification, ou à la bourse sous-acromiale qui s'enflamme réactivement.
La phase de résorption est le moment où le corps décide, pour des raisons qui nous échappent encore, de se débarrasser de la calcification. Le dépôt commence à se fragmenter. C'est à cette étape que surviennent souvent les symptômes les plus spectaculaires. La calcification qui était inoffensive devient soudain douloureuse. Des fragments de cristaux s'échappent du tendon et tombent dans la bourse sous-acromiale, provoquant une inflammation aiguë. C'est durant cette phase que vous pouvez traverser ces crises hyper-algiques décrites précédemment, avec des douleurs nocturnes insomniantes durant 3 à 4 jours.
La durée totale du cycle, de la formation à la résorption complète, varie considérablement d'une personne à l'autre. Certains traversent le cycle en quelques mois, d'autres en plusieurs années. Aucun paramètre clinique ne permet de prédire avec certitude la vitesse de votre propre évolution. C'est pourquoi la patience devient un élément clé de la gestion.
Quels traitements pour soulager la douleur ?
Prise en charge conservatrice et infiltrations
La grande majorité des tendinopathies calcifiantes du supra-épineux guérissent naturellement sans intervention chirurgicale. En 2026, le traitement conservateur reste la première étape, celui par lequel tous les patients commencent. Cette approche repose sur plusieurs piliers.
D'abord, le repos relatif et l'adaptation des activités. Cela ne signifie pas l'immobilisation complète, mais plutôt l'éviction des mouvements qui provoquent la douleur. Si lever le bras vers le côté déclenche la douleur, vous adaptez votre vie pour minimiser ce mouvement temporairement. Vous continuez à bouger, mais intelligemment. Le repos complet prolongé entraînerait une raideur secondaire, ce qu'on cherche à éviter.
La physiothérapie joue un rôle central. Un kinésithérapeute expérimenté vous propose des exercices spécifiques pour maintenir votre mobilité, renforcer les muscles stabilisateurs de l'épaule et réduire la charge sur le tendon douloureux. Ces exercices, pratiqués régulièrement, aident votre tendon à supporter les activités quotidiennes sans douleur croissante.
L'application de glace sur l'épaule, particulièrement après les activités, aide à réduire l'inflammation locale. Un traitement anti-inflammatoire par voie orale, comme l'ibuprofène ou le naproxène, pris à doses régulières pendant une période définie, peut diminuer l'inflammation qui entretient la douleur. Votre médecin vous guide sur la durée appropriée de ce traitement.
Les infiltrations représentent un pas supplémentaire dans la prise en charge conservatrice. Une infiltration combine généralement un anesthésiant local et un corticostéroïde injecté directement dans la bourse sous-acromiale. Cette injection réduit l'inflammation locale, soulage la douleur et restaure la mobilité. L'effet n'est pas permanent : il agit généralement durant 4 à 8 semaines, durant lesquelles vous pouvez poursuivre votre rééducation plus confortablement.
Le nombre d'infiltrations proposé varie selon votre réponse. Généralement, on propose 1 à 3 infiltrations espacées de 4 à 6 semaines. Si vous n'obtenez pas d'amélioration après 2 à 3 infiltrations sur plusieurs mois, il est pertinent de réévaluer votre situation et de considérer d'autres options.
L'infiltration n'accélère pas la résolution naturelle de la calcification. Son rôle est de rendre cette évolution naturelle supportable en réduisant la douleur et en vous permettant de continuer vos activités et votre rééducation.
Quand recourir à la chirurgie arthroscopique ?
La chirurgie arthroscopique pour la tendinopathie calcifiante du supra-épineux reste réservée à des situations spécifiques en 2026. Il ne s'agit pas du traitement de première intention. Les indications chirurgicales incluent principalement une douleur réfractaire au traitement conservatoire prolongé, une invalidité fonctionnelle importante persistant malgré 3 à 6 mois de traitement bien conduit, ou une calcification volumineuse provoquant une bursopathie chronique non soulagée.
L'intervention, effectuée en arthroscopie (c'est-à-dire avec une caméra introduite par une petite incision), consiste à localiser la calcification et à la nettoyer en douceur. Le chirurgien retire les cristaux de calcium, éventuellement en ouvrant légèrement la surface du tendon s'ils sont enfoncés dans le tissu. Parfois, si le nettoyage a créé une dépression importante dans le tendon, une suture est réalisée pour rétablir l'intégrité des fibres.
Les avantages de l'arthroscopie incluent une approche minimale invasive, une récupération plus rapide qu'une chirurgie ouverte, et l'absence de rupture tendineuse post-opératoire dans la majorité des cas. Les taux de succès pour soulager la douleur sont élevés, entre 80 et 95 % selon les études.
Cependant, la chirurgie n'est pas une garantie de non-récurrence. Environ 5 à 10 % des patients présentent une récurrence de calcification après chirurgie. De plus, il existe un délai de récupération fonctionnelle de 4 à 6 semaines avant de reprendre les activités normales, et plusieurs mois avant un retour complet à la pratique sportive intensive.
Avant de s'engager dans une chirurgie, votre médecin et vous évaluez le ratio bénéfice-risque. Si votre douleur est manageable et votre limitation fonctionnelle acceptable, attendre la résolution naturelle reste légitime. Si votre douleur empire malgré tout, ou si elle vous empêche de vivre, la chirurgie devient plus justifiée.
Prévention des récidives et suivi
Après une phase aiguë ou après une chirurgie, la prévention des récidives ou de l'aggravation repose sur plusieurs éléments. D'abord, la poursuite régulière d'une activité physique adaptée. Bouger votre épaule régulièrement, sans la surcharger, maintient la mobilité et prévient la raideur secondaire.
L'ergonomie au travail mérite attention. Si vous travaillez sur ordinateur, optimisez votre poste pour que votre épaule soit en position neutre et confortable. Si votre métier implique des gestes répétitifs de l'épaule, adaptez votre technique pour minimiser les pics de tension. Une pause toutes les heures, avec des mouvements légers de l'épaule, aide à préserver l'équilibre.
L'hygiène de vie générale supporte une meilleure récupération. Un sommeil suffisant améliore la capacité de votre corps à gérer l'inflammation. La gestion du stress, par des techniques comme la respiration consciente ou la méditation, atténue le tonus musculaire excessif qui surcharge l'épaule.
Une nutrition équilibrée, riche en antioxydants et en oméga-3, crée un environnement plus favorable à une inflammation contrôlée. Bien que cela ne prévienne pas l'apparition de calcifications, cela soutient le terrain global de votre corps.
Le suivi clinique avec votre médecin ou votre kinésithérapeute, espacé dans le temps à mesure que votre amélioration progresse, vous permet de vérifier votre trajectoire et d'ajuster votre prise en charge si nécessaire. Une radiographie de contrôle après 6 à 12 mois peut documenter la régression de la calcification et vous rassurer sur votre progression.
Conclusion
La tendinopathie calcifiante du supra-épineux, bien que douloureuse et invalidante par phases, suit une trajectoire naturelle très souvent favorable. Comprendre que cette condition n'est pas une usure tendinaire progressive, que les calcifications disparaissent naturellement chez la majorité des patients, et que les crises aiguës signalent la guérison en cours, change votre perspective psychologique et votre capacité à supporter la maladie.
Votre rôle consiste à accompagner ce processus naturel par une prise en charge conservatrice intelligente : repos adapté, physiothérapie régulière, infiltrations si nécessaire, et patience. La chirurgie reste l'option pour les cas qui ne répondent pas au traitement médical prolongé. En 2026, les options thérapeutiques sont nombreuses et efficaces. Vous n'êtes pas condamné à la douleur chronique. Avec un suivi approprié et une compréhension claire de ce qui se passe dans votre épaule, vous retrouverez progressivement votre liberté de mouvement et votre qualité de vie.