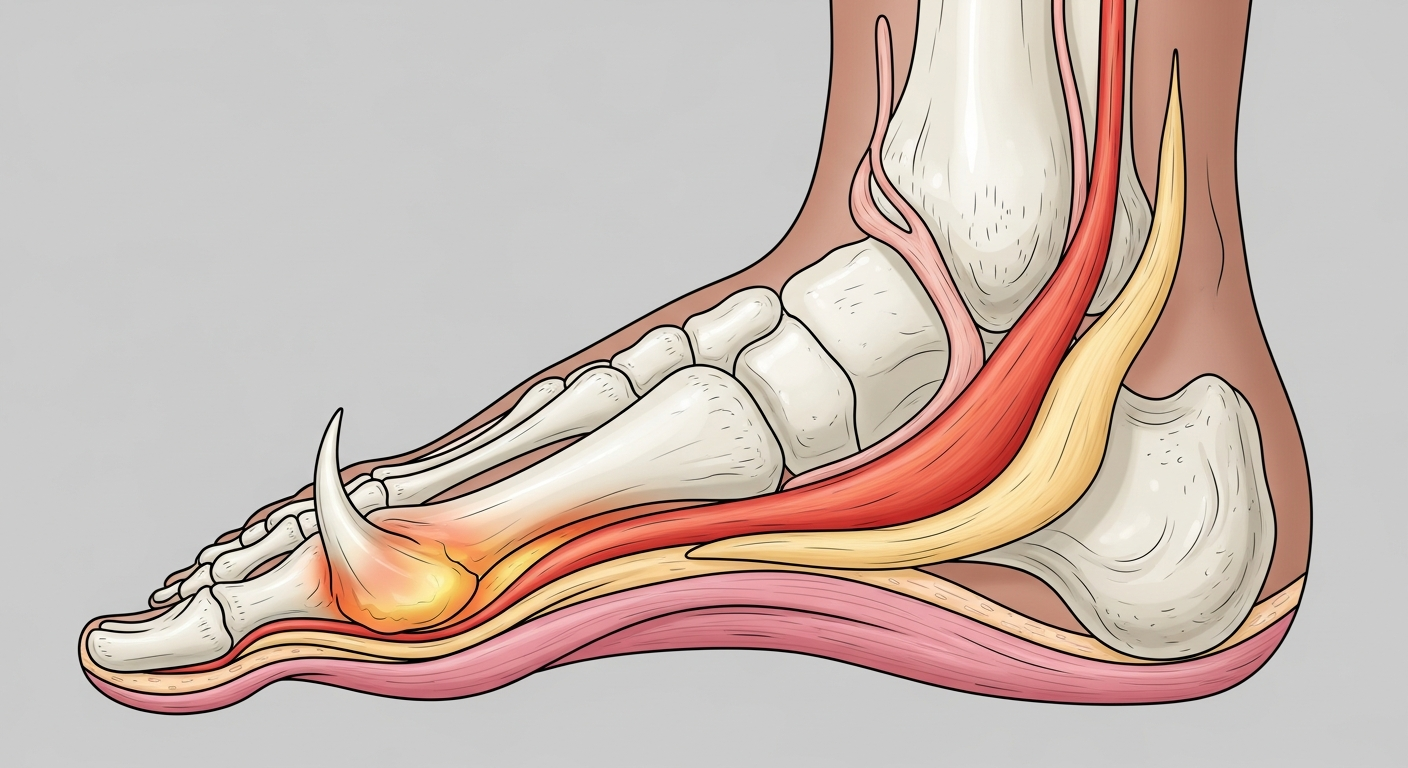
Épine calcanéenne : causes, symptômes et solutions de traitement
Vous ressentez une douleur vive sous le talon, particulièrement le matin au premier pas ? Vous n'êtes pas seul. En 2026, des millions de personnes vivent avec une épine calcanéenne sans toujours comprendre d'où vient ce problème ou comment le résoudre. Cette petite excroissance osseuse, souvent invisible à l'œil nu, peut vraiment compliquer votre quotidien : enfiler ses chaussures devient une épreuve, la marche vous fatigue, et les activités les plus simples se transforment en défis.
La bonne nouvelle ? Il existe des solutions. Avant de vous imaginer sur une table d'opération, il y a bien des chemins à explorer pour retrouver la mobilité et le confort. Je vous propose dans cet article de comprendre ce qui se passe vraiment dans votre talon, d'identifier les vraies causes de votre douleur, et surtout de découvrir comment construire un plan d'action adapté à votre situation. Pas de formules miracles ici, juste de la physiologie appliquée à votre vie réelle.
| Aspect | Information clé |
|---|---|
| Définition | Excroissance osseuse au niveau du calcanéum (os du talon) |
| Lien avec fasciite plantaire | Liées mais distinctes : l'épine est l'ossification ; la fasciite est l'inflammation |
| Douleur typique | Sous le talon, maximale au matin et au premier effort |
| Traitement de première intention | Repos, anti-inflammatoires, semelles adaptées |
| Délai avant amélioration | 6 à 12 mois de traitement conservateur |
À retenir
L'épine calcanéenne n'est pas une fatalité. C'est le symptôme visible d'une inflammation chronique du fascia plantaire, elle-même causée par des surcharges mécaniques ou des déséquilibres posturaux. La majorité des cas se règlent sans chirurgie si vous agissez tôt et intelligemment.
Trois piliers du traitement : réduire la charge mécanique (semelles, repos), diminuer l'inflammation (anti-inflammatoires, infiltrations) et corriger les causes (renforcement, poids, chaussures).
La prévention est votre meilleur allié. Chaussures adaptées, gestion du poids, renforcement régulier et progression progressive des activités vous protègent bien mieux qu'une opération.
Qu'est-ce qu'une épine calcanéenne et comment se forme-t-elle ?
Différence entre épine calcanéenne et fasciite plantaire
Ces deux termes circulent souvent ensemble, ce qui crée de la confusion. Déjà, mettons en place les bases simples.
La fasciite plantaire est une inflammation. Le fascia plantaire est cette bande de tissu fibreux très épaisse qui court sous la voûte de votre pied, du talon jusqu'à la base des orteils. Son rôle ? Soutenir votre arche plantaire et absorber les chocs. Quand vous le soumettez à trop de tension répétée, il s'irrite et s'enflamme. C'est la fasciite : une irritation du tissu vivant.
L'épine calcanéenne (ou épine de Lenoir) est une conséquence. Lors de ces microtraumatismes répétés au point d'insertion du fascia sur le calcanéum (l'os du talon), votre corps tente de se réparer en déposant du calcium. Cette calcification progressive crée une petite protubérance osseuse pointue. C'est donc une réaction de stabilisation, une tentative de votre organisme pour renforcer une zone fragilisée.
Concrètement : vous pouvez avoir une fasciite plantaire sans épine calcanéenne visible à la radiographie. Inversement, une épine peut apparaître sur des images sans vous faire souffrir du tout. Ce qui compte vraiment, c'est l'inflammation. L'épine n'est que la trace de ce qui s'est passé.
Mécanismes de formation de l'excroissance osseuse
Comprendre comment l'épine se forme aide vraiment à accepter votre situation et à mettre en place des solutions pertinentes.
Imaginez le fascia plantaire comme une corde. Si vous tirez dessus régulièrement et trop fort, à ses deux extrémités notamment (le talon et les orteils), cette corde s'use. Au point où elle s'attache à l'os du talon, les microfissures s'accumulent. Votre corps détecte ces dégâts et lance un processus de réparation : les cellules ostéoblastes (qui fabriquent de l'os) arrivent sur place et produisent un dépôt calcaire. C'est un peu comme ajouter du ciment pour consolider une fondation endommagée.
Ce processus ne se fait pas du jour au lendemain. L'épine se forme progressivement, souvent sur des mois ou des années. Au début, vous n'avez peut-être aucun symptôme. Puis, à un moment, l'irritation devient assez importante pour que vous sentiez une douleur. Cette douleur provient surtout de l'inflammation des tissus avoisinants, pas nécessairement de l'épine elle-même (qui est de l'os mort).
Les facteurs qui accélèrent ce processus sont bien identifiés : une augmentation trop rapide de l'activité physique, le port de chaussures inadaptées, un surpoids, des déséquilibres posturaux (pieds plats ou creux excessif), une faiblesse musculaire du mollet ou de la voûte plantaire, ou même l'âge (le terrain change après 45-50 ans).
Quels sont les symptômes et comment les reconnaître ?
Localisation et intensité des douleurs au talon
La douleur de l'épine calcanéenne est très reconnaissable. Elle siège sous le talon, souvent légèrement vers l'intérieur. Ce n'est pas une douleur qui irradie dans le mollet ou vers les orteils : elle reste très localisée au talon lui-même.
L'intensité varie énormément selon les personnes et le stade de la maladie. Certains décrivent une douleur vive et piquante au premier pas du matin. D'autres parlent d'une sensation de brûlure ou de "clou" sous le talon. Chez certains, c'est une gêne sourde qui s'aggrave avec la marche prolongée. Le point commun : la douleur est généralement maximal au réveil ou après une période d'immobilité.
Voici le pattern classique : vous vous réveillez, vous posez les pieds par terre, et c'est l'aïe. Vous boitez les premières minutes, puis progressivement la douleur diminue au fur et à mesure que vous vous déplacez. Souvent elle revient en fin de journée si vous avez beaucoup marché. C'est ce rythme qui aide votre médecin à diagnostiquer une épine calcanéenne.
À mesure que le temps passe sans traitement, la douleur peut devenir constante, même au repos. Certaines personnes finissent par limiter leur marche pour éviter la douleur, ce qui affaiblit les muscles du pied et aggrave la situation. C'est un cercle vicieux qu'il faut casser rapidement.
Vous pouvez aussi sentir une légère enflure ou une sensibilité augmentée à la palpation sous le talon. Parfois, la peau devient plus chaude localement du fait de l'inflammation sous-jacente.
Quand consulter un spécialiste
Vous n'avez pas besoin d'attendre que la douleur soit intolérable pour consulter. Voici les signaux qui indiquent que c'est le moment :
Si la douleur au talon dure plus de deux ou trois semaines sans amélioration spontanée, consultez. Ne vous dites pas que "ça va passer" : l'épine calcanéenne ne disparaît pas seule. Plus vous attendez, plus le processus inflammatoire s'enracine.
Si la douleur vous limite dans vos activités quotidiennes (vous évitez de marcher, vous prenez les escaliers différemment, vous boitez), c'est un signal clair. Cela veut dire que votre douleur a commencé à impacter votre qualité de vie, et qu'une prise en charge adaptée vous soulagera rapidement.
Si vous avez essayé du repos et du repos seul pendant quatre semaines sans succès, il faut approfondir. Un diagnostic par imagerie et un plan de traitement structuré feront la différence.
Adressez-vous à votre médecin généraliste en premier lieu, ou directement à un podologue ou un orthopédiste si vous en avez accès. Ces spécialistes peuvent prescrire une radiographie pour confirmer la présence de l'épine et éliminer d'autres causes de douleur talon.
Quelles sont les causes et facteurs de risque ?
Facteurs mécaniques et activité physique
L'épine calcanéenne n'apparaît quasi jamais sur un terrain neutre. Elle est presque toujours le résultat de surcharges mécaniques répétées. Comprendre les causes vraies change tout dans votre approche thérapeutique.
Le premier grand facteur mécanique est la progression trop rapide de l'activité physique. Un coureur qui augmente son kilométrage de 50 % en deux semaines, quelqu'un qui se met à marcher 10 km quotidiennement après une vie sédentaire, ou une personne qui commence un nouveau sport sans préparation : voilà le contexte parfait pour que l'épine se forme. Le fascia plantaire n'a pas eu le temps de s'adapter progressivement, et il se casse littéralement.
Le type d'activité compte aussi. Les courses à pied, les sauts, la danse, le tennis sont des activités à impact qui soumettent le talon à des forces répétées. Mais attention : même des activités douces peuvent déclencher l'épine si elles sont mal dosées ou si votre pied est déjà fragilisé.
Les chaussures jouent un rôle souvent sous-estimé. Une chaussure plate sans amortissement, une semelle trop dure, des talons trop hauts ou au contraire trop plats : tout cela augmente la tension sur le fascia plantaire et le point d'insertion au talon. Beaucoup de gens développent une épine calcanéenne en changeant simplement leurs habitudes de chaussures.
Votre posture générale et celle de votre pied influencent directement la distribution des forces. Si vous marchez "vers l'intérieur" (pronation excessive), si vous posez d'abord l'intérieur de votre talon plutôt que le centre, le stress mécanique s'accumule à des endroits spécifiques du talon. C'est particulièrement vrai chez les personnes ayant des pieds plats ou une voûte plantaire collapsée.
Facteurs anatomiques et conditions de santé sous-jacentes
Certaines personnes sont prédisposées à développer une épine calcanéenne du fait de leur morphologie. Un pied naturellement plat, une voûte plantaire très haute, une certaine raideur du mollet ou une faiblesse intrinsèque des muscles du pied : ces caractéristiques anatomiques rendent le fascia plus vulnérable au stress.
L'âge joue un rôle. Après 40-45 ans, les tissus conjonctifs deviennent moins élastiques, moins résilients. Les dépôts de calcium se forment plus facilement. Ce n'est pas une fatalité bien sûr, mais c'est une réalité physiologique à accepter.
Le surpoids ou une prise de poids rapide augmente considérablement la charge mécanique sur vos pieds. Si vous pesez 20 kg de plus qu'il y a un an, vos pieds le ressentent chaque jour, chaque pas. Le risque d'épine calcanéenne grimpe avec le poids corporel, surtout si cette prise de poids s'est faite vite.
Certaines conditions de santé chroniques favorisent l'épine calcanéenne. Les maladies inflammatoires (arthrite, spondylarthrite) créent un terrain d'inflammation globale qui favorise la calcification. Le diabète affecte la qualité des tissus conjonctifs. L'arthrose du pied déséquilibre la mécanique et augmente les contraintes au talon.
Les raideurs du mollet ou du tendon d'Achille sont aussi un facteur de risque majeur. Si votre mollet est contracturé, votre talon se lève légèrement du sol en permanence : le fascia plantaire reste tendu en permanence, ce qui augmente la traction au point d'insertion.
Enfin, certains métiers ou modes de vie prédisposent à l'épine. Vous passez 8 heures debout chaque jour ? Vous êtes en surpoids ? Vos chaussures professionnelles sont peu amortissantes ? Vous avez tous les ingrédients pour que ça se déclenche.
Comment traiter une épine calcanéenne sans chirurgie ?
Repos, anti-inflammatoires et semelles orthopédiques
La très bonne nouvelle : entre 90 et 95 % des épines calcanéennes se résorbent sans chirurgie si vous mettez en place les bonnes mesures. Le traitement conservateur (non chirurgical) est votre première ligne, et souvent c'est la seule dont vous aurez besoin.
Le repos ne signifie pas rester au lit. C'est surtout arrêter ce qui aggrave la douleur : les activités à impact (course, sauts), les longues marches, les stations debout prolongées. Vous pouvez marcher doucement, nager, faire du vélo assis. L'idée est de réduire la charge mécanique sur le talon le temps que l'inflammation s'apaise.
Les anti-inflammatoires non stéroïdiens (ibuprofène, naproxène) aident dans les deux premières semaines en réduisant l'inflammation locale. Après, leur efficacité diminue si vous ne traitez pas la cause. Ils ne doivent pas être pris au-delà de deux à trois semaines d'affilée sans avis médical. Complétez avec du paracétamol si vous avez besoin de soulagement analgésique supplémentaire, mais visez la cause.
Les semelles orthopédiques adaptées sont vraiment le pilier du traitement. Une bonne semelle fait plusieurs choses à la fois : elle soutient votre voûte plantaire pour réduire la traction excessive sur le fascia, elle amorti le contact au talon pour diminuer l'impact, et elle corrige votre posture de pied pour équilibrer les forces. Une semelle dite "de talon creusé" réduit directement la tension sur le point d'insertion du fascia au calcanéum.
Vous pouvez commencer par des semelles sur-le-comptoir (achetables en pharmacie), qui coûtent peu. Si l'amélioration est insuffisante après trois à quatre semaines, demandez une prescription à votre médecin pour des semelles sur-mesure. Ces dernières sont remboursées par l'Assurance Maladie sous certaines conditions en 2026, et leur efficacité est bien supérieure.
Infiltrations de corticoïdes et exercices d'étirement
Si après quatre à six semaines de repos, anti-inflammatoires et semelles vous n'avez pas une amélioration significative, une infiltration de corticoïdes peut accélérer le processus. Cela consiste à injecter un corticoïde (type cortisone) directement dans la zone enflammée sous le talon. L'effet anti-inflammatoire est puissant et local, donc le risque systémique est minime.
L'infiltration est réalisée sous échographie ou radiographie pour être précis. Elle ne résout pas la cause mécanique, mais elle réduit l'inflammation assez pour qu'ensuite vos exercices et vos adaptations quotidiennes fonctionnent mieux. Après une infiltration, vous continuer à porter vos semelles, à adapter votre activité et à faire les exercices que nous allons décrire ci-après.
Les exercices d'étirement sont très importants. Un mollet contracturé est un facteur d'aggravation constant. Étirez vos mollets régulièrement : appuyez vos mains contre un mur, un pied en avant, l'autre tendu en arrière, talon au sol. Maintenez 30 secondes de chaque côté, deux à trois fois par jour. Cet étirement simple change vraiment les choses à condition de le faire quotidiennement.
Étirez aussi votre fascia plantaire directement. Assis, posez un pied sur l'autre genou. Tirez vos orteils doucement vers vous. Vous devriez sentir une tension le long de la plante du pied. Maintenez 30 secondes, plusieurs fois par jour. Cette technique soulage rapidement et prévient l'aggravation.
Un auto-massage avec une balle de tennis ou un petit cylindre rouleau peut aussi soulager. Passez la balle lentement sous votre pied, en ciblant particulièrement la zone du talon et l'arche plantaire. Deux minutes, une à deux fois par jour. C'est simple, gratuit et efficace.
Solutions naturelles et adaptations du quotidien
Au-delà des traitements médicaux, de nombreux ajustements pratiques vous soulageront immédiatement et accéléreront la guérison.
La glace est votre ami. Appliquez une poche de glace ou un sachet de glaçons enveloppé dans un tissu sous le talon pendant 15 minutes, trois à quatre fois par jour, surtout après l'activité. Cela réduit l'inflammation locale. Arrêtez après deux semaines si l'amélioration est notable ; passez à la chaleur (bain chaud) si vous sentez que le froid n'aide plus.
Les bains de pied chauds apaisent aussi. De l'eau à 40-42°C pendant 10-15 minutes, chaque soir. Ajoutez-y du sel d'Epsom si vous en avez : le magnésium aide à détendre les muscles environnants.
Portez des chaussures adaptées. Évitez les tongs, les chaussures trop plates ou trop hautes. Préférez des chaussures avec un léger talon (1-2 cm), un bon amorti et un soutien de voûte. Les baskets correctes ont parfois plus d'effet thérapeutique que les semelles seules.
Élevez vos pieds en fin de journée. Un quart d'heure les pieds surélevés permet de réduire l'inflammation locale et la fatigue du talon accumulée dans la journée.
Limitez votre exposition prolongée au froid, qui tend à raidir les muscles et aggraver la symptomatologie. En hiver, gardez vos pieds au chaud, portez des chaussettes thermiques.
Réduisez ou éliminez temporairement les activités à impact. Pas de course, pas de danse, pas de tennis pendant au moins trois à quatre semaines. Optez pour la natation, le vélo, la marche douce. Ce repos dynamique garde votre condition physique sans aggraver votre talon.
Quand envisager une intervention chirurgicale ?
Critères d'indication et options chirurgicales
La chirurgie n'est jamais votre premier choix, et ne devrait être envisagée que si le traitement conservateur a vraiment échoué. Les critères classiques sont clairs : douleur persistante et sévère après au moins 6 à 12 mois de traitement conservateur bien conduit, avec repos, semelles, infiltrations et exercices.
Si vous n'êtes pas allé au bout du traitement conservateur (vous avez fait les exercices 15 jours et abandonné, vous avez une semelle mais vous ne la portez pas, vous n'avez pas d'infiltration), la chirurgie ne vous servira à rien. Elle ne résout pas les causes mécaniques : une mauvaise posture, une faiblesse musculaire ou un surpoids resteront après la chirurgie.
Quand la chirurgie est envisagée, elle consiste généralement en une section partielle ou complète du fascia plantaire à son insertion sur le calcanéum. Cela "libère" la traction excessive et permet à l'inflammation de s'arrêter. L'épine elle-même ne s'enlève rarement que si elle cause une irritation mécanique directe (ce qui est rare).
L'intervention peut être réalisée à ciel ouvert (petite incision classique) ou par endoscopie (plus miniinvasive). La récupération est généralement bonne, mais pas instantanée. Vous resterez limité dans vos activités pendant 3 à 6 semaines.
Résultats et récupération post-opératoire
Les résultats chirurgicaux sont bons dans 80 à 90 % des cas : la douleur diminue significativement ou disparaît. Cependant, certaines personnes rapportent une douleur résiduelle ou un problème différent après la chirurgie (instabilité de la voûte plantaire, par exemple).
La récupération demande de la patience. Les deux premières semaines, repos total avec la jambe élevée. Pas de marche, glaçage régulier. Progressivement, à partir de la troisième semaine, vous commencez à mettre du poids et à marcher doucement. Les semelles orthopédiques continuent d'être portées après l'opération.
Entre 6 et 12 semaines, vous retrouvez progressivement vos activités. Mais vous devez reprendre très graduellement : pas de course ni de sports à impact pendant 3 à 4 mois après la chirurgie. Sinon, vous risquez une récurrence.
Et voilà l'essentiel : la chirurgie ne change rien à vos causes mécaniques. Si vous aviez une voûte plantaire faible, un mollet raide ou un surpoids, ces problèmes restent. C'est pourquoi la majorité des chirurgiens demandent la continuation des exercices et des adaptations après l'opération, sinon l'épine peut revenir.
Comment prévenir l'apparition d'une épine calcanéenne ?
Choix des chaussures et renforcement musculaire
La prévention est toujours moins coûteuse et moins pénible que la cure. Si vous n'avez pas encore d'épine mais que vous avez des douleurs talon, ou que vous êtes à risque du fait de vos antécédents familiaux, voici comment vous protéger.
Investissez dans des chaussures adaptées à votre activité. Pour le quotidien, préférez des chaussures avec un bon amorti au talon, un soutien de voûte plantaire et un talon d'environ 1,5 à 2 cm. Les baskets "pour tous les jours" ne sont pas toutes égales : cherchez celles conçues pour le soutien plantaire plutôt que pour le style seul.
Si vous courez, avez besoin de vraies chaussures de running adaptées à votre type de pied. Un spécialiste en magasin de sport peut analyser votre foulée et vous conseiller. Les bonnes chaussures de running coûtent 120 à 150 euros, c'est un investissement qui évite des mois de douleur et de rééducation.
Évitez les extrêmes : pas de tongs ni de chaussures totalement plates d'un côté, pas de talons hauts de l'autre. Le sol naturel n'existe plus pour nous, donc le talon de 1-2 cm est un bon compromis physiologique.
Le renforcement musculaire du pied et de la jambe est préventif majeur. Des muscles du mollet, du tibial antérieur et des petits muscles intrinsèques du pied forts absorbent les chocs et stabilisent l'arche plantaire. Cela réduit de façon spectaculaire le risque d'épine.
Quelques exercices simples quotidiennement changent beaucoup : debout, élevez-vous sur la pointe des pieds, maintenez 2 secondes, redescendez. Faites 3 séries de 15 répétitions. Cet exercice renforce le mollet et stabilise le talon. Assis, remuez vos orteils pour "peigner" le sol, puis écartez-les. Cela travaille les muscles intrinsèques du pied.
L'équilibre aussi : tenez-vous sur une seule jambe, yeux fermés, 30 secondes. Cela renforce tous les stabilisateurs du pied. Faites ce mini-exercice deux fois par jour, chaque jambe. Zéro équipement, cinq minutes, résultats énormes.
Gestion de l'activité physique et de la charge pondérale
La progression progressive est la règle d'or pour prévenir l'épine calcanéenne. Si vous êtes inactif et que vous avez envie de vous remettre au sport, n'augmentez votre volume ou intensité que de 10 % par semaine. Une augmentation de 50 % d'un coup casse les pieds.
Si vous courrez, n'augmentez votre kilométrage hebdomadaire que de 5 à 10 % chaque semaine. Si vous marchiez 2 km par jour et que vous rêvez de 10 km, prévoyez quatre à six semaines pour y arriver progressivement. Vos tissus conjonctifs s'adaptent lentement.
Variez votre activité. Ne courez pas sur le bitume dur tous les jours : alternez avec de la piste ou de l'herbe qui absorbe mieux les chocs. Mélangez la course avec de la natation ou du vélo. Cette variation empêche les microtraumatismes répétés au même endroit.
Permettez-vous des jours de repos. Un jour sur deux ou trois est nécessaire pour la récupération. L'entraînement, c'est bon. Mais la récupération, c'est quand le corps se répare vraiment.
La gestion du poids est un élément de prévention majeur et souvent oublié. Chaque kg supplémentaire augmente la charge sur vos pieds de plusieurs kg à chaque pas (compte tenu de la mécanique). Si vous êtes en surpoids, une perte progressive, même modeste, réduit considérablement votre risque d'épine calcanéenne et autres douleurs des pieds.
Le surpoids aggrave aussi l'inflammation systémique, qui prédispose aux calcifications. Donc nutrient intelligemment, gardez une activité physique régulière et douce, et allez vers un poids stable et sain pour vous. Ce n'est pas pour l'apparence : c'est pour votre talon et vos genoux.
Enfin, si vous avez eu une épine calcanéenne ou si vous en avez eu une, continuez à prendre soin de votre pied même après la guérison. Continuez vos exercices d'étirement, portez des semelles si besoin, maintenez votre poids, progressez doucement en activité. L'épine peut revenir si vous relâchez tout d'un coup.
Conclusion
L'épine calcanéenne n'est pas une fatalité orthopédique dont vous êtes le prisonnier. C'est le signal d'alerte d'une inflammation que vous avez les outils pour gérer et résoudre. En 2026, nous disposons de suffisamment de connaissances et de solutions pratiques pour que la majorité des cas se règlent sans chirurgie, si vous vous y prenez tôt et intelligent.
Le traitement efficace repose sur trois piliers simples : réduire la charge mécanique (repos, semelles, adaptation des activités), diminuer l'inflammation (anti-inflammatoires, infiltrations, glace, étirements), et corriger les causes racines (poids, chaussures, renforcement musculaire). Ce n'est pas une potion magique, c'est de la physiologie pratique.
En résumé : Dès que vous sentez une douleur persistante sous le talon, consultez. Mettez en place semelles, repos et exercices d'étirement immédiatement. Attendez 4 à 6 semaines avant d'envisager une infiltration. Continuez vos efforts pendant 6 à 12 mois si besoin, en sachant que vous n'aurez très probablement jamais besoin d'opération. Entre-temps, adaptez votre activité, renforcez vos pieds, pratiquez vos étirements quotidiennement et perdez quelques kilos si c'est pertinent. Votre talon vous remerciera, et vous retrouverez la liberté de mouvement que tout le monde mérite.